Несмотря на прогресс в лечении и профилактике инфекционных заболеваний, острые кишечные (диарейные) заболевания (ОКДЗ) продолжают оставаться весьма значимой проблемой во всех без исключения странах мира, поскольку по-прежнему стабильно удерживают второе место в структуре заболеваемости и смертности в мире [1, 2]. По данным Всемирной организации здравоохранения, ежегодно в мире от диарейных заболеваний умирает свыше 2 млн человек [3]. В экономически развитых странах, например США, ежегодная заболеваемость острой диареей оценивается от 211 млн до 375 млн случаев в год (показатель заболеваемости — 1,4 случая на 1 человека), что обусловливает более чем 900 тыс. госпитализаций и около 6 тыс. летальных исходов [4, 5]. Не менее актуальной проблема ОКДЗ остается и для Российской Федерации.

Как показывают многочисленные исследования [6–8], этиологическая структура ОКДЗ в последние десятилетия претерпевает определенные изменения и может существенно различаться в различных географических зонах. Так, в частности, в ряде экономически развитых стран реже стали выделяться при обследовании больных с диареями инфекционной природы Shigella spp. и Salmonella spp., тогда как удельный вес некоторых других возбудителей (например, энтеровирулентных (диареегенных) кишечных палочек) возрос. Характерной особенностью стран Западного полушария является существенный рост острых диарей вирусной этиологии. Столь разнообразная этиологическая структура ОКДЗ требует от врача дифференцированного подхода к проводимому лечению, и прежде всего к назначению антимикробных препаратов (АМП).
В связи с этим адекватность и эффективность проводимой терапии у больных ОКДЗ зависит от своевременности установления этиологии заболевания, что возможно только благодаря использованию специальных лабораторных методов исследования. Так, в частности, современные методы лабораторной диагностики при ОКДЗ позволяют повысить показатель этиологической расшифровки до 35–40%, тогда как в 70-е годы ХХ столетия он не превышал 10–15%.
АМП занимают важное место в лечебной тактике больных ОКДЗ, поскольку их своевременное назначение (естественно, при наличии показаний к применению) действительно может способствовать сокращению сроков заболевания, снижению его тяжести, летальности и устранению неблагоприятных последствий перенесенного заболевания [9]. Однако это не служит свидетельством абсолютной необходимости применения АМП у больных ОКДЗ. Более того, нерациональное применение АМП не только способствует формированию полирезистентности, но и в некоторых случаях может негативно сказываться на течении самого заболевания. К числу неблагоприятных последствий нерационального применения АМП следует отнести возможность развития дисбиоза с повышенной колонизацией слизистой кишечника условно-патогенными бактериями и грибами, формирование длительного носительства Salmonella spp. и Clostridium (C.) difficile, повышение риска развития осложнений, связанного с повышенной продукцией Shiga-подобного токсина Escherichia (E.) coli [10]. Развитие диарейного синдрома при бактериальных ОКДЗ обусловлено наличием у возбудителей определенных факторов патогенности, среди которых ключевое место занимают выработка токсинов (энтеротоксины, цитотоксины) и инвазивность. Характер формирующегося патологического процесса как раз и зависит от экспрессии возбудителем факторов патогенности.
Энтеротоксины представляют собой белковые молекулы, которые через активацию естественных внутриклеточных механизмов (циклический аденозинмонофосфат, гуанозинмонофосфат и др.) способны усиливать секрецию жидкости и электролитов в просвет кишечника, в результате чего развивается обезвоживание (дегидратация) организма. Большинство бактериальных возбудителей ОКДЗ способны вырабатывать различные типы энтеротоксинов (Vibrio (V.) cholerae, E. coli, Salmonella spp., Campylobacter jejuni, Yersinia enterocolitica, C. difficile, C. perfringens, Staphylococcus (S.) aureus, Bacillus (B.) cereus и др.). Особенностью действия этого класса токсинов является то, что они не вызывают морфологических изменений в слизистой кишечника.
Цитотоксины так же представляют собой белковые молекулы, однако механизм их действия сводится к повреждению и гибели различных типов клеток (прежде всего эпителиоцитов), развитию воспаления и повышению проницаемости мембран. К числу цитотоксинпродуцирующих бактерий-возбудителей ОКДЗ относятся Shigella dysenteriae, Salmonella spp., Yersinia enterocolitica, Campylobacter jejuni, E. coli (прежде всего E. coli О157:Н7), C. difficile, C. perfringens и др.
Под инвазивностью подразумевается способность бактерий пенетрировать мембраны, проникать в цитоплазму эпителиальных клеток и, размножаясь в ней, разрушать инвазированные клетки. В некоторых случаях инвазия проявляется транслокацией возбудителя в подслизистый слой. Штаммы бактерий, обладающие инвазивностью, вызывают развитие выраженной воспалительной реакции в подслизистом слое кишечника с возможным образованием язв и эрозий на слизистой оболочке. Инвазивностью обладают Shigella spp., Salmonella spp., Campylobacter jejuni, Yersinia enterocolitica, некоторые виды E. coli и др.
В конечном итоге характер формирующегося патологического процесса и клинические проявления заболевания непосредственно будут зависеть от тех факторов патогенности, которые экспрессирует возбудитель. По вариантам клинического течения ОКДЗ могут классифицироваться в зависимости от уровня вовлеченности в патологический процесс различных отделов желудочно-кишечного тракта (гастритический, гастроэнтеритический, энтероколитический, гастроэнтероколитический) и системных проявлений заболевания. В таблице 1 приведены основные клинико-эпидемиологические данные, характеризующие различные ОКДЗ бактериальной этиологии.
Большое значение в установлении первичного диагноза имеет определение длительности инкубационного периода. Самый короткий инкубационный период в группе ОКДЗ бактериальной этиологии типичен для пищевых токсикоинфекций (ПТИ), что объясняется поступлением в организм человека с факторами передачи (пищевыми продуктами) не только самого возбудителя, но и уже выработанных энтеротоксинов. Так, при ПТИ стафилококковой этиологии инкубационный период может составлять менее 6 ч, а при иной этиологии - от 6 до 24 ч. Более пролонгированный инкубационный период (от 16 до 72 ч) типичен для сальмонеллезов, шигеллезов, кампилобактериозов, иерсиниозов, эшерихиозов, вибрио-инфекции, в том числе холеры.
ОКДЗ, обусловленные возбудителями, способными вырабатывать только энтеротоксины, отвечают за развитие заболеваний, протекающих по гастроэнтеритическому и гастритическому вариантам (как правило, это характерно для ПТИ). В типичных случаях применение АМП у этих больных не целесообразно, поскольку микробный фактор в патогенезе заболевания играет ограниченную роль. Только в отдельных случаях, связанных с нарушением защитных свойств организма, у больных при ПТИ возможна гематогенная диссеминация возбудителя [11].
В проведении терапии АМП нуждаются прежде всего больные, у которых выявляются признаки экссудативной (воспалительной) диареи, обусловленной инвазивными штаммами бактерий; лица с тяжелым течением заболевания (в том числе и с выраженной дегидратацией); дети до 3 лет и лица пожилого возраста; пациенты, имеющие прямые и косвенные признаки иммуносупрессии (в том числе лица, перенесшие трансплантацию органов и тканей, больные сахарным диабетом, циррозом печени, хронической почечной недостаточностью и др.); лица с признаками генерализации процесса.
Важно помнить, что выбор АМП при лечении больных ОКДЗ должен основываться не на традиционных представлениях об эффективности какой-либо группы препаратов, а на результатах мониторинга чувствительности энтеропатогенных бактерий к АМП, изолированных в конкретной географической зоне. Если информация о регионарной резистентности отсутствует или недоступна, следует учитывать сведения, полученные в соседних регионах, либо результаты микробиологического анализа локальных вспышек и эпидемий последних лет. Эффективность назначаемого АМП оценивается по основным клиническим проявлениям в течение 48 ч от момента начала терапии. В качестве критериев эффективности при ОКДЗ чаще всего выступают такие клинические признаки, как снижение кратности дефекаций, уменьшение количества патологических примесей в стуле (крови, слизи, гноя), снижение тяжести лихорадки, улучшение аппетита и др. Наиболее высокая клиническая эффективность АМП отмечается при максимально раннем начале ее применения, что, кроме этого, снижает риск контактного распространения возбудителя. В таблице 2 приведены основные группы АМП и схемы их применения у взрослых с ОКДЗ бактериальной этиологии.
Наглядной иллюстрацией могут служить АМП, еще недавно широко использовавшиеся в лечении шигеллезов, но не рекомендованные к применению на современном этапе. К ним относятся:
- ампициллин, хлорамфеникол (левомицетин), триметоприм/сульфаметоксазол (ко-тримоксазол), тетрациклин. Эти препараты, широко использовались в лечении шигеллезов в прошлом. Большинство Shigella spp. резистентны к ним;
- нитрофураны, аминогликозиды, цефалоспорины I и II поколений (цефазолин, цефалотин, цефаклор, цефокситин), пенициллины (амоксициллин). Даже при определении in vitro чувствительности шигелл (к нитрофуранам) препараты обладают низкой эффективностью ввиду слабого проникновения в слизистую оболочку кишечника;
- налидиксовая кислота. Препарат использовался в прошлом, большинство Shigella spp. резистентно к нему. Его применение может ускорять формирование перекрестной резистентности к ципрофлоксацину (повышает показатель минимальной ингибиторной концентрации).
Кроме классических возбудителей ОКДЗ, необходимо помнить и о некоторых новых, недавно описанных бактериальных возбудителях, поскольку заболевания, ими вызываемые, требуют иного подхода к лечению. В связи с этим особого внимания заслуживают ОКДЗ, обусловленные штаммами E. coli, продуцирующими Shiga-подобный токсин. Типичным представителем E. coli, входящей в данную группу (энтерогеморрагические эшерихиозы) является E. coli О157:Н7, однако, как показывают наблюдения, и некоторые другие возбудители также могут вырабатывать Shiga-подобный токсин. Для заболевания, обусловленного штаммами, продуцирующими Shiga-подобный токсин, характерно развитие гемоколита на фоне отсутствия лихорадки и интоксикационного синдрома с последующим возможным развитием гемолитико-уремического синдрома. Неожиданностью стало установление того факта, что такие препараты, как фторхинолоны, триметоприм/сульфаметоксазол, использующиеся в лечении этих больных, способны стимулировать продукцию Shiga-подобного токсина [12], что, в свою очередь, может не только усугублять тяжесть состояния больных, но и увеличивает риск развития гемолитико-уремического синдрома.
Достаточно серьезную для современного здравоохранения проблему представляет группа заболеваний, обозначаемая как антибиотико-ассоциированные колиты (ААК), наиболее распространенным возбудителем которых является C. difficile. Обычно эти заболевания проявляются как нозокомиальные диареи у лиц, получавших антибактериальную терапию препаратами широкого спектра действия. В диагностике ААК, обусловленной C. difficile, важными являются не столько результаты бактериологического исследования кала (информативность которого, кстати, весьма относительна), сколько обнаружение в копрофильтрате токсинов А и В (иммунохроматографическим методом). В лечении C. difficile-ассоциированных диарей необходимо использовать достаточно узкую группу АМП, в частности метронидазол или ванкомицин (более эффективный препарат), которые следует принимать предпочтительно энтерально. Ванкомицин обеспечивал клинический эффект более чем в 90% наблюдений уже в течение 3 дней от начала лечения, однако, как и при назначении метронидазола, в этом случае не исключается возможность рецидивов, чаще развивающихся в течение 2–3 нед после окончания лечения.
Таким образом, при ОКДЗ назначение АМП требует от врача дифференцированного подхода и обязательного обоснования характера антимикробной терапии.
Независимо от этиологии заболевания, стартовая терапия у всех без исключения больных с ОКДЗ должна включить регидратацию. При обезвоживании не выше II степени больному может проводиться оральная регидратация глюкозо-солевыми растворами, содержащими на 1 л воды 3,5 г натрия хлорида, 2,5 г бикарбоната натрия, 1,5 г хлорида калия и 20 г глюкозы, что соответствует поступлению 90 ммоль натрия, 20 ммоль калия, 80 ммоль хлорида, 30 ммоль бикарбоната и 111 ммоль глюкозы. При более высокой степени дегидратации регидратация проводится парентеральными растворами в объемах, адекватных водно-электролитным потерям.
Кроме этого, в лечении больных ОКДЗ могут применяться препараты иных фармакологических групп (энтеросорбенты, обволакивающие средства, препараты, снижающие моторику кишечника, антисекреторные препараты и др.) [13]. В конечном итоге выбор средств лечения ОКДЗ у конкретного пациента должен определяться его возрастом, предполагаемой этиологией заболевания, степенью обезвоживания и тяжестью заболевания, соматическим и иммунологическим состоянием пациента и прогнозом заболевания.
Литература
- World Health Organization. The World Health report 1996: fighting disease, fostering development. Report of the Director-General. Geneva: World Health Organization, 1996.
- LeDuc J. W., Hughes J. M. Surveillance for emerging infectious diseases. In: Guerrant R. L., Walker D. H., Weller P. F., eds. Tropical infectious diseases: principles, pathogens, and practice. Philadelphia: Churchill Livingstone. 1999; 251–60.
- Kosek M., Bern C., Guerrant R. L. The global burden of diarrhoeal disease, as estimated from studies published between 1992 and 2000//Bull. World. Health. Organ. 2003; 81 (3): 197–204.
- Herikstad H., Yang S., Van Gilder T. J. et al. A population-based estimate of the burden of diarrhoeal illness in the United States: FoodNet, 1996–1997//Epidemiol. Infect. 2002; 129 (1): 9–17.
- Mead P. S., Slutsker, Dietz V. et al. Foodrelated illness and death in the United States//Emerg. Infect. Dis. 1999; 5 (5): 607-625.
- Aranda-Michel J., Giannella R. A. Acute diarrhea: a practical review//Am. J. Med. 1999; 106 (6): 670–676.
- De Wit M. A. S., Koopmans M. P. G., Kortbeek L. M. et al. Etiology of Gastroenteritis in Sentinel General Practices in The Netherlands//Clin. Infect. Dis. 2001; 33 (3): 280–288.
- Allos B. M., Moore M. R., Griffin P. M., Tauxe R. V. Surveillance for Sporadic Foodborne Disease in the 21st Century: The FoodNet Perspective//Clin. Infect. Dis. 2004; 38 (3): 115–120.
- Lindsay J. A. Chronic Sequelae of foodborne disease//Emerging. Infectious. Diseases. 1997; 3 (4): 443–452.
- Zhang X., McDaniel A. D., Wolf L. E. et al. Quinolone antibiotics induce Shiga toxin-encoding bacteriophages, toxin production, and death in mice//J. Infect. Dis. 2000; 181 (2): 664–670.
- Горобченко А. Н., Малов В. А., Пархоменко Ю. Г. и др. Миомаляция миокарда при сепсисе стафилококковой этиологии (клиническое наблюдение)//Сепсис: проблемы диагностики, терапии и профилактики: материалы научно-практической конференции с международным участием. Харьков, 29–30 марта 2006. С. 72–73.
- Белая О. Ф., Герасимова И. Е., Малов В. А. и др. Клиническое значение выявления маркера Шига-токсина у больных острыми кишечными инфекционными заболеваниями//Кремлевская медицина. Клинический вестник. 2004. № 2. С. 67–71.
- Малов В. А., Горобченко А. Н. Острые инфекционные диарейные заболевания//Лечащий Врач. 2005. № 2. С. 6–8.
В. А. Малов, доктор медицинских наук, профессор
А. Н. Горобченко, кандидат медицинских наук, доцент
ММА им. И. М. Сеченова, Москва
Приложения
-
- Антибактериальные препараты в лечении острых кишечных (диарейных) заболеваний - Таблица 1
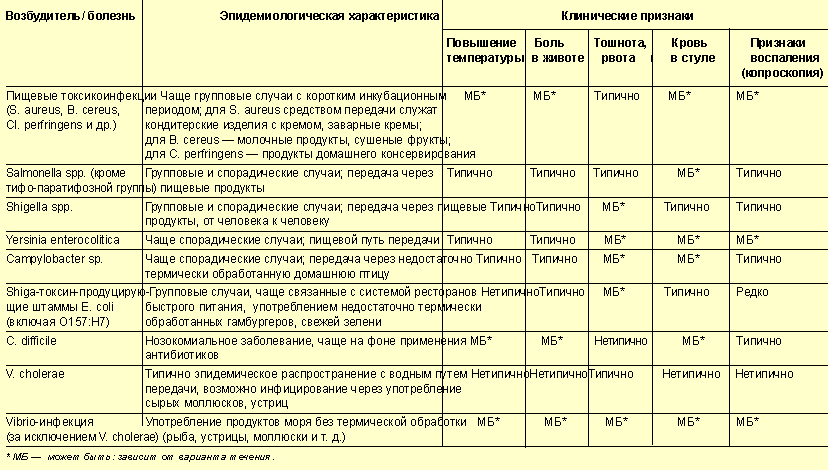
Клинико-эпидемиологическая характеристика ОКДЗ бактериальной этиологии









