Болезнь Меньера представляет собой поражение внутреннего уха, основными симптомами которого являются повторяющиеся приступы системного головокружения с вегетативными проявлениями, односторонняя тугоухость с флуктуацией слуха и субъективный шум в ухе [2, 3, 4]. Многими авторами отмечено, что роль пускового механизма в дебюте заболевания, а также при обострениях нередко играют психические травмы [1, 2, 3, 5]. Кроме того, показано, что приступы головокружения в рамках болезни Меньера сопровождаются психогенными реакциями с преобладанием тревожных расстройств [1]. Можно предположить, что психосоматические взаимоотношения играют важную роль в развитии и течении болезни Меньера.
Материалы и методы
С целью изучения распространенности и структуры психопатологических нарушений при болезни Меньера было проведено сплошное обследование 98 пациентов, находившихся на амбулаторном лечении в медицинском центре «Новая клиника». Исследование включало детальный анализ жалоб и анамнеза, методики, необходимые для установления диагноза болезни Меньера: определение остроты слуха с помощью шепотной и разговорной речи, проведение тональной пороговой и речевой аудиометрии, надпороговых проб, проведение акустической импедансометрии, вестибулометрии с помощью электронистагмографии. Основным методом изучения психической сферы был клинико-психопатологический. С целью стандартизированной и объективной оценки уровня депрессии применялась шкала Гамильтона (HDRS). Выраженность тревоги оценивалась с помощью шкалы Спилбергера (STAI). Для изучения динамики состояния пациентов в процессе лечения и эффективности терапии использовалась Шкала глобальной клинической оценки (CGI). В основную группу были включены 32 больных (32,7% наблюдений) с психическими расстройствами пограничного уровня. Контрольную группу составили 28 пациентов, страдавших болезнью Меньера без признаков психических нарушений. Для оценки достоверности разности показателей основной и контрольной групп использовался t-критерий Стьюдента для независимых групп. С целью оценки динамики состояния пациентов в процессе проводимой терапии применялся t-критерий Стьюдента для зависимой выборки.
Полученные результаты и обсуждение
Средний возраст больных основной группы составил 45,3 ± 5,1 года, контрольной — 42,1 ± 4,2 года. Не отмечено достоверной разницы между основной и контрольной группами (p > 0,05) по таким параметрам, как возраст, образовательный ценз и социальный статус.
Особенности психопатологической симптоматики у пациентов с болезнью Меньера позволили выделить два характерных типа нарушений: тревожно-депрессивное расстройство (24 случая — 75% наблюдений) и агорафобия с паническим расстройством (8 случаев — 25% наблюдений).
У больных с преобладанием тревожно-депрессивных расстройств (первая группа) ведущими в клинической картине были болезненно пониженное настроение и анксиозная симптоматика. Тревога проявлялась в виде «неясного чувства опасности», «внутреннего напряжения», «постоянного страха повторения приступа головокружения». Отмечена зависимость выраженности тревожно-депрессивных расстройств от тяжести соматического состояния в виде усугубления психопатологической симптоматики при учащении приступов болезни Меньера, увеличении выраженности соматических нарушений. Типичными оказались диссомнические расстройства (у 22 пациентов — в 91,7% случаев) в виде поверхностного беспокойного сна с частыми пробуждениями. Глубина депрессивных расстройств по шкале Гамильтона составила 12,1 ± 1,9 балла, что достоверно выше (p < 0,001), чем в контрольной группе (2,75 ± 1,5 балла). Уровень реактивной тревоги по шкале Спилбергера (31,5 ± 2,5 балла) был достоверно выше (p < 0,001), чем у пациентов контрольной группы (4,8 ± 2,1 балла).
Во второй группе превалировали явления агорафобии в виде навязчивого страха выходить на улицу, пользоваться общественным транспортом, находиться среди большого количества людей. Фобические расстройства больные связывали с опасением перед возможным повторением приступа головокружения. С течением заболевания в структуру психопатологических расстройств включались панические атаки: пароксизмально возникающий страх смерти, сопровождающийся тахикардией, тремором, потливостью, одышкой, ощущением нехватки воздуха. Следует отметить, что описанные психопатологические расстройства значительно усиливались при учащении приступов болезни Меньера. Тем не менее, фобические нарушения и панические атаки сохранялись даже при длительном отсутствии приступов головокружения и обуславливали нарастающую социальную дезадаптацию больных. Отчетливых депрессивных расстройств в группе больных с симптомами агорафобии не выявлено. Результаты оценки состояния пациентов по шкале Гамильтона (4,1 ± 0,6 балла) достоверно не отличались от таковых в контрольной группе (p > 0,05). Выраженность тревожных расстройств по шкале Спилбергера составила 32,1 ± 2 балла, что достоверно выше (p < 0,001), чем в контрольной группе (4,8 ± 2,1 балла).
Сравнительный анализ групп больных с тревожно-депрессивными расстройствами и агорафобией выявил преобладание лиц женского пола во второй группе (75% наблюдений против 54,2% в первой группе). Кроме того, у лиц с явлениями агорафобии отмечался более выраженный синдром головокружения в структуре клинических проявлений болезни Меньера. Не отмечено достоверных различий между указанными группами по возрасту, социальному статусу, степени снижения слуха, продолжительности течения основного заболевания.
Все больные, включенные в исследование, получали лечение по поводу болезни Меньера: бетагистин (Бетасерк) в дозе от 24 до 48 мг/сут (средняя суточная доза 34,4 мг), ноотропы, препараты, улучшающие мозговое кровообращение, дегидратационную терапию, физиотерапию. С целью коррекции психосоматических расстройств применялась психофармакотерапия и психотерапевтические методики (суггестивная и когнитивно-бихевиоральная психотерапия).
В группе больных с тревожно-депрессивными расстройствами назначался флувоксамин (Феварин) в дозе от 100 до 200 мг/сут (в среднем 119 мг/сут). Продолжительность терапии составила 8 недель. Препарат применялся однократно вечером, дозы 200 мг/сут (2 наблюдения) распределялись на два приема.
В группе больных, психический статус которых определялся агорафобией с паническим расстройством, был назначен флувоксамин (Феварин) в суточной дозе от 100 до 250 мг (в среднем 143,8 мг/сут). Препарат применялся однократно вечером, дозы свыше 150 мг/сут (2 наблюдения) распределялись на два приема. Продолжительность терапии составила 8 недель. В дальнейшем пациентам рекомендовалась поддерживающая терапия Феварином. Кроме того, в данной группе назначался алпразолам в суточной дозе от 0,75 до 2 мг (в среднем 1,25 мг/сут). Алпразолам больные получали в течение трех недель с последующей постепенной отменой.
Состояние пациентов оценивалось в ходе шести визитов: визит 1 — оценка до лечения, визиты 2 и 3 — исследование через 1 и 2 недели соответственно, дальнейшая оценка проводилась каждые две недели, последний визит — после 8 недель терапии.
Из 32 больных, включенных в исследование, полностью прошли курс терапии 30 (93,8%). В обоих случаях выбывания пациентов причиной преждевременной отмены препарата были побочные эффекты (выраженная тошнота).
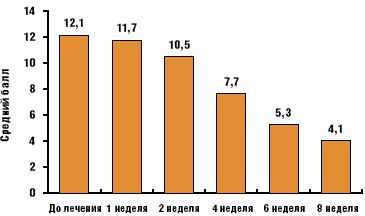
Динамика состояния больных с тревожно-депрессивными расстройствами представлена на рис. 1 и 2.
Согласно полученным данным, достоверное обратное развитие депрессивных симптомов (оценка по шкале Гамильтона) начинается на 2-й неделе лечения (р < 0,05) и становится все более выраженным на фоне дальнейшей терапии с непрерывным улучшением показателей вплоть до последней (8-й) недели (p < 0,001). Аналогичные результаты получены при исследовании уровня тревоги по шкале Спилбергера. Достоверное улучшение состояния отмечено на второй неделе терапии (р < 0,01) с последующей положительной динамикой в течение всего курса лечения. К окончанию исследования выраженность тревожных и депрессивных расстройств у пациентов первой группы значимо не отличалась от показателей контрольной группы (p > 0,05).
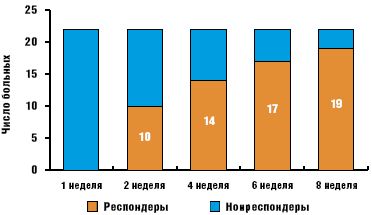
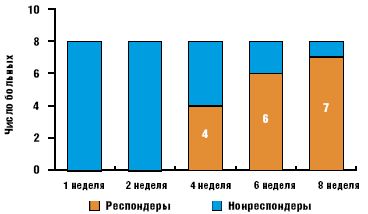
Динамика состояния больных в процессе лечения также оценивалась по шкале CGI. Пациенты с показателем «выраженное улучшение» и «существенное улучшение» по шкале CGI отнесены к респондерам. К моменту завершения исследования клинически значимое улучшение (респондеры) зафиксировано у 19 из 22 пациентов (86,4% наблюдений). Среди респондеров «существенное улучшение» отмечено у 7 (31,8%), «выраженное улучшение» — у 12 (54,6%) пациентов. Изменение соотношения респондеров и нонреспондеров в процессе терапии отражено на рис. 3.
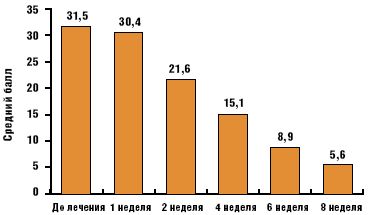
Динамика состояния больных, психический статус которых определялся агорафобией с паническим расстройством, отражена на рис. 4 и 5.
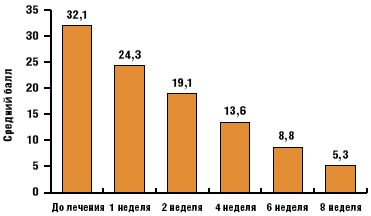
По данным, представленным на рис. 4, можно сделать вывод, что в процессе лечения имела место неуклонная редукция тревожных расстройств и к концу исследования выраженность тревоги (оценка по шкале Спилбергера) не отличалась от таковой в контрольной группе (p > 0,05). Достоверное уменьшение тревожных расстройств отмечено уже к концу первой недели терапии (р < 0,05), что субъективно оценивалось пациентами как положительная динамика состояния. Однако значимое клиническое улучшение («выраженное» и «существенное» улучшение по шкале CGI) констатировано лишь на четвертой неделе лечения (рис. 5).
Полученные результаты можно объяснить быстрой редукцией тревоги в результате применения транквилизатора (алпразолам). При этом агорафобия и панические атаки, определявшие клиническую картину психосоматических нарушений, оказались относительно резистентными симптомами. Указанная динамика психопатологических расстройств позволяет рекомендовать достаточно длительные курсы лечения — не менее 8 недель, с последующим переходом на поддерживающую терапию.
Выводы
Распространенность психосоматических нарушений у пациентов, страдающих болезнью Меньера, составляет 32,7%. Клиническая картина психосоматической патологии определяется тревожно-депрессивными расстройствами (75% наблюдений), реже — агорафобией с паническим расстройством (25% наблюдений).
Для лечения тревожно-депрессивных нарушений целесообразно применение селективных ингибиторов обратного захвата серотонина (флувоксамин) в сочетании с психотерапевтическими методиками. При наличии агорафобии с паническим расстройством показана комбинация селективных ингибиторов обратного захвата серотонина (флувоксамин) с транквилизаторами (алпразолам), а также психотерапия.
Комплексный подход к лечению психосоматических нарушений при болезни Меньера, включающий психофармакотерапию и психотерапевтические техники, позволяет достичь существенного клинического улучшения в 86,7% случаев.
Литература
-
Бабияк В. И., Гофман В. Р., Накатис Я. А. Нейрооториноларингология. СПб, 2002. С. 663–674.
-
Крюков А. И., Федорова О. К., Антонян Р. Г. и др. Клинические аспекты болезни Меньера. М., 2006. 240 с.
-
Сагалович Б. М., Пальчун В. Т. Болезнь Меньера. М., 1999. С. 342–343.
-
Солдатов И. Б. Болезнь Меньера / Руководство по оториноларингологии. Под ред. И. Б. Солдатова. М., 1997. С. 185–200.
-
Шеремет А. С., Антонян Р. Г., Гаров Е. В. Вестибулярная функция при длительном течении болезни Меньера/Материалы 2-го Национального конгресса аудиологов и 6-го Международного симпозиума «Современные проблемы физиологии и патологии слуха». М., 2007. С. 281.
А. А. Прибытков*, кандидат медицинских наук, доцент
Н. В. Прибыткова**
*ГОУ ДПО «Пензенский институт усовершенствования врачей»,
**МЦ «Новая клиника», Пенза
Купить номер с этой статьей в pdf
.jpg)
.jpg)
.jpg)









