Несмотря на успехи, достигнутые в лечении артериальной гипертонии (АГ) в последнее время, это заболевание остается одним из наиболее распространенных и социально значимых во многих странах мира. В настоящее время в России АГ страдает 39% мужчин и 41% женщин, и с возрастом этот показатель увеличивается до 80%. Между тем АГ, являясь весьма серьезным заболеванием, представляет один из факторов риска других заболеваний сердечно-сосудистой системы. Результаты эпидемиологических исследований показали значимую связь между АГ и ишемической болезнью сердца (ИБС), мозговым инсультом, хронической сердечной недостаточностью (ХСН) и хронической почечной недостаточностью (ХПН). Необходимость длительной терапии АГ не вызывает сомнений и направлена на снижение распространенности сердечно-сосудистых заболеваний и ассоциируемой с ними смертности. Однако, несмотря на множество эффективных антигипертензивных препаратов, лечение артериальной гипертензии по ряду причин остается очень сложной проблемой [8]. Опыт клинических исследований очень медленно переносится в реальную практику, несмотря на большую значимость полученных результатов.
В ряде крупных международных исследований, в которых принимали участие больные АГ, показано, что снижение АД приводит к уменьшению частоты сердечно-сосудистых заболеваний и смертности. В ставшем уже «классическим» исследовании НОТ определили так называемые целевые уровни артериального давления, которые позднее были положены в основу европейских и отечественных рекомендаций по лечению АГ (ВНОК, 2007). Согласно этим рекомендациям, у больных с АГ и сахарным диабетом (СД) и/или нарушением функции почек артериальное давление (АД) следует снижать ниже уровня 130/80 мм рт. ст., у всех остальных больных АГ (независимо от возраста, пола, длительности заболевания, исходных цифр АД и др.) — ниже 140/90 мм рт. ст. Такие низкие целевые уровни АД сводят риск развития сердечно-сосудистых осложнений к минимуму, но предъявляют особые требования к эффективности антигипертензивных препаратов.
АГ представляет собой гетерогенный клинический синдром. Существует множество механизмов подъема и поддержания артериального давления: активация нейрогуморальных систем (ренин-ангиотензин-альдостероновой и симпато-адреналовой), гиперволемия, а также дисфункция эндотелия. Доказано, что эндотелий не только является барьером между кровью и тканями, но прежде всего активный орган, дисфункция которого является обязательным компонентом таких сердечно-сосудистых заболеваний, как АГ, атеросклероз, ишемическая болезнь сердца, ХСН. Для того чтобы определить ведущие звенья патогенеза АГ в каждом конкретном случае, требуется использование сложных и дорогостоящих биохимических и инструментальных методов. Поэтому в повседневной клинической практике антигипертензивные препараты для длительной терапии приходится выбирать эмпирическим путем без учета этиопатогенетических механизмов заболевания, но учитывая известные данные об особенностях течения АГ у разных категорий больных. Также при выборе антигипертензивной терапии следует принимать во внимание сопутствующие заболевания. На современном этапе развития медицины определяющим фактором выбора лекарственного средства является эффективность и безопасность по результатам длительных рандомизированных исследований. В настоящее время для лечения АГ используют тиазидные (и тиазидоподобные) диуретики, бета-адреноблокаторы, ингибиторы ангиотензинпревращающего фермента (АПФ), антагонисты кальция, блокаторы АТ1-ангиотензиновых рецепторов, агонисты I1-имидазолиновых рецепторов, агонисты центральных альфа2-адренергических рецепторов.
В таблице представлены рекомендации по выбору антигипертензивного препарата в зависимости от различных клинических ситуаций, согласно которым препаратами выбора являются ингибиторы АПФ.
Многочисленные клинические и экспериментальные исследования показали, что ингибиторы АПФ не только эффективно снижают и контролируют уровень АД, но и оказывают благоприятное воздействие на состояние органов-мишеней при АГ — миокард, сосуды, почки (подавляя активность как плазменных, так и тканевых звеньев ренин-ангиотензиновой системы (РАС), ингибиторы АПФ могут предотвращать и даже вызывать обратное развитие изменений, происходящих в органах-мишенях при АГ). Состояние органов-мишеней при АГ имеет важное прогностическое значение и определяет тактику ведения пациентов с АГ. Согласно рекомендациям ВОЗ и Международного общества АГ, должна проводиться стратификация больных АГ по степени риска развития сердечно-сосудистых осложнений [7]. Наличие признаков поражения органов-мишеней определяет принадлежность пациентов к группе высокого риска, частота развития сердечно-сосудистых осложнений в которой составляет 20–30% в течение ближайших 10 лет. Это определяет лидирующее положение ингибиторов АПФ среди всех известных на сегодняшний день групп гипотензивных препаратов [4, 5].
Наиболее ранним эхокардиографическим признаком формирования гипертонического сердца является нарушение диастолической функции миокарда левого желудочка. Под действием ангиотензина II и альдостерона увеличивается синтетическая функция фибробластов, что приводит к накоплению в миокарде волокон коллагена, увеличению его жесткости и снижению податливости стенок сердца. В дальнейшем происходит увеличение массы миокарда левого желудочка. Развитие гипертрофии миокарда у больных АГ имеет неблагоприятное прогностическое значение, так как ассоциируется с увеличением риска развития сердечно-сосудистых осложнений в 2–6 раз [6]. Кроме того, дальнейшее прогрессирование гипетрофических и фиброзных изменений в миокарде может приводить к снижению сократительной способности миокарда и развитию систолической сердечной недостаточности. Получены данные, свидетельствующие о регрессе гипертрофии миокарда левого желудочка на фоне лечения лизиноприлом, а также улучшении функции эндотелия. Механизм регрессии гипертрофии миокарда левого желудочка (ЛЖ) при применении лизиноприла обусловлен как гемодинамическими, так и метаболическими эффектами препарата: ингибированием образования ангиотензина (AII), оказывающим отрицательное действие на давление в ЛЖ и коронарный кровоток, и предупреждением распада брадикинина, который, напротив, повышает давление в ЛЖ, способствует усилению коронарного кровотока и сократимости миокарда. Таким образом, на фоне длительной терапии ингибиторами АПФ, в частности лизиноприлом, наблюдается обратное развитие гипертрофии миокарда и улучшение функционального состояния ЛЖ [2].
АГ является важнейшим фактором риска развития коронарного атеросклероза. Морфологической основой снижения коронарного резерва при АГ являются структурные изменения сосудов микроциркуляторного русла, в которых происходят процессы эутрофического ремоделирования. Отмечается увеличение толщины мышечного слоя артериол: в первую очередь за счет перегруппировки гладкомышечных клеток вокруг просвета сосуда и в меньшей степени вследствие их гипертрофии, в результате чего уменьшается просвет и внешний диаметр сосуда. Кроме того, вследствие увеличения количества фибриллярных структур снижается податливость их стенок [1]. Гиперактивация ренин-ангиотензин-альдостероновой системы (РААС) является непременным условием эндотелиальной дисфункции [11]. По данным иммуногистохимии, основная часть АПФ находится непосредственно на мембране эндотелиальных клеток. По данным V. Dzau, 90% всего объема РААС приходится на органы и ткани (10% — на плазму), среди которых сосудистый эндотелий занимает первое место.
Повышение активности АПФ, расположенного на поверхности эндотелиальных клеток, катализирует распад брадикинина. Уменьшение стимуляции брадикининовых рецепторов эндотелия приводит, в свою очередь, к уменьшению продукции эндотелий-зависимого фактора релаксации — оксида азота. В результате возникающих структурных и функциональных изменений повышается склонность сосудов к вазоконстрикции и нарушается их способность адекватно реагировать на сосудорасширяющие стимулы.
Результаты клинического исследования «Клиническая эффективность применения Диротона (лизиноприла) и эналаприла больными с мягкой и умеренной артериальной гипертензией (АГ), ассоциированной с хроническим вирусным гепатитом» подтверждают положительное влияние ингибиторов АПФ на коронарную микроциркуляцию у больных АГ. Так, у больных АГ с признаками ишемии миокарда и интактными коронарными артериями после длительной, в течение 1 года, терапии ингибитором АПФ эналаприлом наряду с увеличением коронарного резерва отмечено уменьшение ЭКГ-критериев ишемии миокарда по данным нагрузочных тестов. Данный эффект сохранялся и спустя неделю после отмены лизиноприла и, следовательно, не может быть объяснен только гемодинамическими факторами (снижением АД и уменьшением потребности миокарда в кислороде) [9].
АГ является причиной развития 24% случаев терминальной почечной недостаточности. При системной АГ повышается тонус приносящих (афферентных) артериол почечных клубочков, что защищает почечные клубочки от развития внутриклубочковой гипертензии. При срыве механизмов ауторегуляции происходит повышение гидростатического давления в почечных клубочках, развиваются протеинурия и гломерулосклероз [12, 14]. В нескольких клинических исследованиях отмечены преимущества терапии ингибиторами АПФ (лизиноприлом) по сравнению с бета-блокаторами и нифедипином по влиянию на скорость снижения клубочковой фильтрации у больных сахарным диабетом 1-го и 2-го типов [10]. Кроме того, ингибиторы АПФ уменьшают проницаемость стенки клубочковых капилляров, что наряду со снижением гидростатического давления в клубочках почек способствует уменьшению суточной экскреции альбуминов с мочой (на 30–86%). Учитывая наличие отчетливых нефропротективных свойств ингибиторов АПФ, их назначение рекомендуется всем больным с явной или скрытой диабетической нефропатией независимо от типа сахарного диабета и уровня системного АД.
В настоящее время большое внимание уделяют метаболической нейтральности гипотензивных препаратов. Поэтому важным преимуществом лизиноприла является высокая эффективность у больных с метаболическими факторами риска. Наличие тесной взаимосвязи между метаболическими нарушениями и кардиоваскулярными заболеваниями не вызывает сомнения. У больных АГ часто выявляются нарушения углеводного обмена (нарушение толерантности к углеводам, сахарный диабет 2-го типа), липидного профиля (гипертриглицеридемия, снижение холестерина (ХС) липопротеидов высокой плотности (ЛПВП), повышение ХС липопротеидов низкой плотнисти (ЛПНП) и жирового (абдоминальное ожирение) обмена, гиперурикемия, изменения в системе фибринолиза. Данный симптомокомплекс в настоящее время объединяется в кластер факторов риска и входит в понятие «метаболический синдром». В основе метаболического синдрома лежит снижение чувствительности тканей к инсулину — инсулинорезистентность с формированием компенсаторной гиперинсулинемии. Инсулинорезистентность, гиперинсулинемия и гипергликемия рассматриваются как факторы, способствующие патогенезу АГ и атеросклероза. Метаболический синдром в наши дни привлекает пристальное внимание клиницистов различных специальностей. Это обусловлено накоплением данных о действии инсулина на органы-мишени. Существует множество исследований, рассматривающих тонкие механизмы влияния инсулинорезистентности и гиперинсулинемии на уровень АД. Полагают, что нарушения функции эндотелия играют важную роль в патогенезе АГ, связанной с метаболическими нарушениями. На фоне терапии ингибиторами АПФ не происходит неблагоприятных изменений в углеводном, липидном обменах, уровне мочевой кислоты. Известно благоприятное воздействие на инсулинорезистентность, некоторые показатели гемостаза (снижение уровня ингибитора тканевого активатора плазминогена, увеличение тканевого активатора плазминогена). Вазодилататорные эффекты, антипролиферативные, вазопротективные, антисклеротические свойства ингибиторов АПФ можно объяснить эндотелий-зависимыми реакциями, связанными с предотвращением расщепления брадикинина, который является мощным стимулятором высвобождения эндотелий-зависимых расслабляющих факторов, таких как оксид азота, фактор гиперполяризации и простациклин.
В исследовании TROPHY лизиноприл (Диротон) продемонстрировал преимущества в гипотензивной эффективности и безопасности перед гидрохлортиазидом. Кардио- и вазопротективные эффекты препарата были подтверждены на экспериментальных моделях и в клинических группах: регресс ремоделирования левого желудочка (снижение массы миокарда, уменьшение периваскулярного фиброза), антиоксидантные свойства, антитромботическая активность, коррекция эндотелиальной дисфункции.
В открытом исследовании приняли участие 27 пациентов мягкой и умеренной АГ (17 женщин и 10 мужчин) в возрасте от 46 до 75 лет с сочетанием метаболических факторов риска. У 88,9% больных регистрировались различные нарушения липидного спектра (повышение ХС ЛПНП, гипертриглицеридемия, снижение ХС ЛПВП), 74,7% больных имели абдоминальное ожирение, в 25,9% случаев наблюдалась гиперурикемия, у 58,3% больных были диагностированы нарушения углеводного обмена (нарушение толерантности к углеводам, гипергликемия натощак). Длительность лечения составила 12 недель. На первом этапе исследования из-за развития побочных эффектов выбыло 2 человека (7,4%). Монотерапию Диротоном начинали с дозы 10 мг/сут. Если через 4 недели уровень офисного диастолического АД (ДАД) был 90 мм рт. ст. и выше, происходило увеличение дозы Диротона до 20 мг [1]. На фоне терапии отмечался положительный клинический эффект в виде улучшения самочувствия больных, уменьшения слабости, головных болей, сердцебиений. Жалобы на головную боль после окончания терапии сохранились только у 4% пациентов (до лечения 60%). Отмечалось также уменьшение болей в области сердца, эпизодов головокружений, улучшение качества жизни. Улучшение характеристики исходно измененного суточного профиля АД, не нарушая нормального двухфазного ритма, не оказывает воздействия на нормальную вариабельность АД и снижает повышенную вариабельность, обеспечивает адекватный контроль АД в ранние утренние часы, то есть отвечает всем основным требованиям, предъявляемым к антигипертензивному препарату пролонгированного действия. Препарат не оказывал отрицательного влияния на показатели углеводного, липидного и пуринового обмена. На фоне терапии не отмечалось достоверных колебаний показателей утренней и постпрандиальной гликемии, липидного спектра и мочевой кислоты. Полученные данные продемонстрировали безопасность и эффективность монотерапии Диротоном у больных мягкой и умеренной артериальной гипертонией с метаболическими факторами риска.
В рамках программы DESIRE (Diroton Efficiency and Safety Investigation: Russian Estimate) изучалась эффективность и безопасность длительного лечения лизиноприлом у больных артериальной гипертензией в сочетании с патологией бронхолегочной системы. В открытом исследовании приняли участие 31 больной в возрасте от 18 до 59 лет, при этом у 17 больных, составивших основную группу, в течение трех и более лет отмечались обострения хронического бронхита или бронхиальной астмы. Одним из критериев включения была возможность отмены предыдущей антигипертензивной терапии не менее чем за 14 дней до исследования. Диротон назначался в таблетках первоначально в дозе 10 мг однократно утром или вечером. При недостаточном снижении АД при контрольном исследовании на 4-й неделе доза повышалась до 20 мг/сут однократно с сохранением времени приема. Продолжительность лечения составила 12 недель. На фоне терапии Диротоном у больных с брохолегочной патологией отмечено достоверное снижение среднесуточных показателей САД/ДАД (с 150,04 ± 8,29/88,98 ± 4,3 до 130,65 ± 6,13/77,65 ± 3,6 мм рт. ст., р < 0,01), а также усредненных показателей САД и ДАД в течение дня и ночи. Переносимость терапии Диротоном в целом была хорошей. Нежелательные реакции, отмеченные на фоне терапии, не требовали отмены препарата ни в одной из групп. У большинства больных на фоне лечения улучшалось самочувствие: уменьшились головные боли, повысилась толерантность к физическим нагрузкам, улучшилось настроение, что свидетельствует об улучшении качества жизни больных. Сухой кашель был отмечен у 5 (16,1%) больных, ни в одном из случаев отмены препарата не требовалось. В данном исследовании у больных с сопутствующими бронхообструктивными заболеваниями легких (хронический обструктивный бронхит, бронхиальная астма) отчетливая связь между усилением кашля и началом приема Диротона была отмечена только у одной пациентки. Ни у одного из пациентов не отмечено появления одышки, приступов удушья, ухудшения ночного сна. В контрольной группе появление сухого кашля отмечено у 4 пациентов (28%), 3 из них — женщины.
Высокая эффективность и хорошая переносимость особенно важны при наличии сопутствующей патологии бронхолегочной системы, поскольку сочетание АГ с обструктивными заболеваниями легких является достаточно распространенной клинической ситуацией. Такое сочетание существенно повышает у больных артериальной гипертензией степень риска вследствие отрицательного влияния на состояние сердечной мышцы и сосудистой стенки за счет гипоксемии и гипоксии, хронического воспаления, симпатикотонии, вторичной легочной гипертензии и перегрузки правых отделов сердца и создает определенные трудности при подборе адекватной антигипертензивной терапии. Изредка возникающий побочный эффект — сухой кашель не является эквивалентом бронхиальной обструкции.
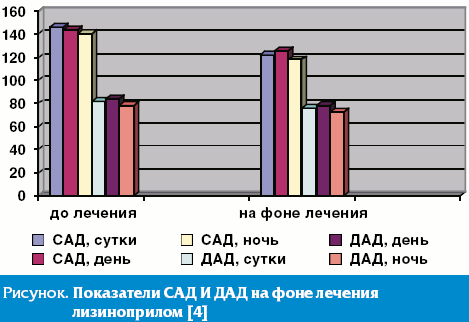
Нами было проведено исследование, показавшее эффективность применения ингибитора АПФ лизиноприла (Диротона) при АГ и безболевой ишемии миокарда (БИМ) у больных истинной полицитемией (ИП). Проведено лечение 21 пациента АГ при ИП в состоянии клинико-гематологической ремиссии ингибитором АПФ длительного действия лизиноприлом (Диротон) в дозе 10–40 мг один раз утром (средняя доза составила 17,1 ± 2,8 мг/сут). На фоне терапии Диротоном у больных с АГ при истинной полицитемии более 50% пролеченных пациентов отмечали уменьшение головных болей и утомляемости. Особенностью лизиноприла, как гидрофильного соединения, является отсутствие печеночного метаболизма. Это дает возможность его применения у больных с заболеваниями печени, что важно при лечении пациентов с сочетанной патологией, в данном случае АГ с ИП. При изучении показателей суточного мониторирования АД (СМАД) получено достоверное снижение систолического АД (САД) и ДАД (рис.).
Двойное произведение (ДП), как физиологический показатель, используют для косвенного суждения об обменных процессах в сердце, потреблении миокардом кислорода. Оно более отчетливо показывает уровень гемодинамической нагрузки, чем АД или ЧСС отдельно. Среднее значение ДП за сутки лечения составило 115,0 ± 2,0, на фоне 97,4 ± 2,4 мм рт. ст. × уд/мин, в утренний период (с 4 до 10 ч) среднее значение ДП до терапии 111,7 ± 3,3 и на фоне 91,7 ± 4,7 мм рт. ст. × уд/мин (p < 0,0001 в обоих случаях). На фоне терапии увеличилось число больных с типом суточного профиля АД «dipper» и «non dipper». Не осталось ни одного пациента с типом суточного профиля АД «night picker». Исходный нормальный двухфазный суточный ритм АД не был изменен приемом лизиноприла, что свидетельствует в пользу физиологического действия препарата. Целевой уровень АД ниже 135/85 мм рт. ст. был достигнут у 65% больных. На фоне терапии лизиноприлом снизились среднесуточные показатели САД на 12,2%, ДАД — на 9,5%, ПД на 25%, ДП на 15,4% (p < 0,0001) [3].
По результатам суточного ЭКГ мониторирования при ИП с сопутствующей АГ эпизоды БИМ были зарегистрированы у 25% пациентов, из которых 5% без диагностированной ИБС. На фоне терапии лизиноприлом БИМ выявлена у 10% больных с ранее диагностированной ИБС, достоверно уменьшилась частота эпизодов. На фоне лечения наблюдалась положительная тенденция динамики показателей реологических свойств крови. Выявлено уменьшение степени агрегации эритроцитов, спонтанной агрегации тромбоцитов, вязкости крови. Лизиноприл позитивно влияет на активность симпато-адреналовой системы, о чем свидетельствует снижение на фоне лечения до верхней границы нормы (на 46%) показателя адренореактивности.
Таким образом, клинические исследования доказали высокую эффективность и безопасность применения ингибитора АПФ лизиноприла (Диротона) для лечения больных артериальной гипертонией, у больных с метаболическими факторами риска, так как препарат не оказывает отрицательного влияния на углеводный, липидный и пуриновый обмен, повышает качество жизни, улучшает самочувствие больных; доказана высокая эффективность и хорошая переносимость препарата при наличии сопутствующей патологии бронхолегочной системы; способствует нормализации симпато-адреналовой системы; кроме того, лизиноприл является эффективным средством лечения артериальной гипертонии, способным контролировать уровень АД у больных АГ с истинной полицитемией при приеме раз в день утром, позитивно влияет на основные характеристики исходно нарушенного суточного ритма артериального давления, снижает количество эпизодов безболевой ишемии миокарда, положительно влияет на реологические свойства крови.
По вопросам литературы обращайтесь в редакцию.
Г. Н. Гороховская, доктор медицинских наук, профессор
М. М. Петина
А. И. Завьялова, кандидат медицинских наук, доцент
Ю. О. Зимаева
МГМСУ, Москва









