Главенствующая роль антибактериальной терапии в лечении урогенитальных инфекций, в том числе наиболее распространенной хламидийной, ни у кого не вызывает сомнения. Вместе с тем в настоящее время при диагностике и лечении урогенитальной инфекции растет число жертв так называемого «коммерческого» подхода, когда после многочисленных курсов антибиотикотерапии (эффективных или неэффективных) такие пациенты остаются наедине с лекарственным гепатитом, дисбиозом кишечника и токсикоаллергическими состояниями [1].
На современном этапе в медицинскую практику дерматовенеролога все активнее вводятся стандарты для диагностики и терапии различных заболеваний. Это касается и урогенитальных инфекций. Согласно методическим рекомендациям (2003 г.) полное излечивание и исчезновение симптомов обычно наблюдается после назначения следующих рекомендуемых схем лечения: азитромицин 1 г перорально в однократной дозе или доксициклин 100 мг перорально 2 раза в день, в течение 7 дней. Альтернативными препаратами считают: эритромицин 500 мг 4 раза в сутки или офлоксацин 300 мг внутрь 2 раза в сутки в течение 7 дней, а также джозамицин в дозе 500 мг 2 раза в сутки в течение 7–10 дней [2].
Между тем в литературе все чаще стали появляться данные о фактах отсутствия положительного эффекта при адекватной антибиотикотерапии [3, 4]. В то же время, как справедливо подчеркивают исследователи, данные о структуре антибиотикорезистентности различаются в зависимости от географического района выделения штаммов возбудителей и меняются с течением времени [5]. В этой связи при проведении рациональной антибиотикотерапии инфекций необходимо учитывать уровень антибиотикорезистентности патогенов в данном регионе. Возможно, поэтому сведения об эффективности применения этиотропной терапии урогенитальных инфекций хотя и многочисленны, но весьма противоречивы [6].
Все противомикробные препараты по степени их проникновения в клетку можно условно разделить на три группы: с низкой степенью (пенициллины, цефалоспорины, нитроимидазолы), средней степенью (тетрациклины, аминогликозиды, рифампицины, фторхинолоны) и весьма высокой степенью — это макролиды, которые легко пенетрируют через клеточную мембрану и накапливаются в полиморфно-ядерных лейкоцитах и макрофагах [7]. Имеется большое количество работ, свидетельствующих об успешном применении макролидных антибиотиков при урогенитальной инфекции. Однако основными препаратами для лечения различных форм урогенитальной хламидийной, уреаплазменной инфекции, их ассоциаций исследователи определяют: азитромицин и джозамицин [2, 4, 8]. Синтезированный в 1983 г. азитромицин создан на основе эритромицина, но полученное в результате этого вещество с уникальной химической структурой и исключительными фармакокинетическими свойствами превзошло все показатели своего предшественника и стало первым представителем новой группы антибиотиков — азалидов. Накопление препарата в макрофагах и полиморфно-ядерных лейкоцитах и транспортировка его к месту воспаления дополняют нацеленное действие азитромицина в очаге инфекции. Способность азитромицина к проникновению внутрь клеток обеспечивает активное воздействие на внутриклеточные микроорганизмы, к которым относится C. trachomatis, U. urealyticum. К дополнительным важным свойствам азитромицина, способствующим быстрой реализации терапевтического эффекта, даже при использовании коротких схем применения, относится концентрация антибиотика в фибробластах, превращающихся в своеобразный резервуар, из которого препарат высвобождается в очаге инфекции [9]. Имеются данные, что под влиянием макролидов происходит подавление так называемого окислительного «взрыва», в результате чего уменьшается образование высокоактивных соединений кислорода, в первую очередь NO, которые способны повреждать клетки ткани. Кроме того, воздействуя на клеточное звено иммунной системы, макролиды ингибируют как синтез, так и секрецию провоспалительных цитокинов — интерлейкинов ИЛ-1, ИЛ-6, ИЛ-8, ФНО-α, а также усиливают секрецию ИЛ-2, ИЛ-4, ИЛ-10 [10]. Отличительной особенностью азитромицина среди макролидов является также его выявленная способность уже на раннем этапе подавлять продукцию ИЛ-8, трансэндотелиальную миграцию нейтрофилов и моноцитов. Возможно, высокая антибактериальная эффективность и способность макролидов к иммуномодулирующему действию на макроорганизм послужили основанием для рекомендаций терапии урогенитальной инфекции (УГИ), обусловленной C. trachomatis. Персистенция возбудителей УГИ в организме человека и формирование вторичного иммунодефицита делают целесообразным включение в комплекс лечения таких больных препаратов с иммуномодулирующими свойствами, в частности, повышающих резистентность иммунной системы, в том числе стандартных антибактериальных средств, направленных на эрадикацию возбудителя с одновременной стимуляцией факторов неспецифической защиты организма. С учетом особенности формирования иммунной системы, когда, при приведении в движение какого-либо звена этой системы, в движение приводятся все его звенья, можно предположить, что при индивидуальном назначении иммунокорригирующего препарата врач вправе ожидать развитие клинического эффекта параллельно улучшению иммунологических показателей. Конечно, с учетом информации об изменении функции тех же или иных популяций клеток и наличием препаратов, способных относительно селективно нормализовать измененные функции. По лечению персистентных состояний при УГИ, связанных с изменением иммунного ответа, исследователями был высказан ряд противоречивых предложений. Как правило, рекомендуют комбинацию антибактериальной терапии с иммунокорректорами, такими как: Неовир, Ронколейкин, Виферон, Лейкинферон и др. В этой связи нам представляется целесообразным изыскание возможных путей оптимизации терапии у больных УГИ. Для этого проведено исследование 216 больных с диагнозом «хронический уретрит, обусловленный C. trachomatis», получивших этиотропную терапию. В первую группу вошло 108 больных, получавших Сумамед по рекомендуемой схеме в течение 7 дней с курсовой дозой 3,0. В качестве сравнения определена вторая группа (108 больных), получавших джозамицин по рекомендуемой Федеральным формуляром схеме в течение 14 дней, на курс 14 г. Джозамицин — 16-членный макролидный антибиотик, который быстро абсорбируется из желудочно-кишечного тракта после перорального приема, хорошо проникает через биологические мембраны и накапливается в тканях, в том числе органов урогенитального тракта. Важным свойством препарата является его способность накапливаться в фагоцитах. В отличие от других макролидов он не связывается с цитохромом Р-450, не влияет на НАДФ-цитохром-С-редуктазу и поэтому не оказывает побочного действия на желудочно-кишечный тракт.
Учитывая спектр антибактериальной активности азитромицина и джозамицина, их фармакокинетические свойства, способность активизировать фагоцитоз, мы поставили перед собой задачу изучить их эффективность: клиническую, бактериологическую и иммунологическую.
Критериями эффективности считали: клинические данные, микробиологические по результатам прямого иммунофлюоресцентного анализа (ПИФ) и полимеразной цепной реакции (ПЦР) через 1 и 3 месяца после лечения, иммунологических данных (критериальные показатели иммунного статуса человека через 1 месяц после лечения), по данным катамнеза в течение 1 года после терапии. В процессе наблюдения нами были отслежены на фоне применения разных схем терапии побочные эффекты, представленные в табл. 1.

Как следует из табл. 1, наиболее частыми побочными реакциями в обеих группах были диспепсические явления, присоединение кандидоза наблюдалось во второй группе обследованных, получавших джозамицин.
Клиническую эффективность оценивали в баллах:
3 балла — полное клиническое выздоровление (исчезновение всех исходных симптомов болезни);
2 балла — улучшение состояния, неполное исчезновение признаков заболевания;
1 балл — улучшение общего состояния, но без изменений клинических симптомов;
0 баллов — ухудшение состояния.
Анализ результатов исследования показал, что при лечении Сумамедом у 82% зарегистрировано полное исчезновение всех клинических симптомов, а у 18% — улучшение состояния. У больных, получавших джозамицин, у 73% состояние расценено на 3 балла, у 18% — улучшение и у 9% выявлено усугубление клинических проявлений. Частота неполного эффекта от лечения этими препаратами прежде всего объясняется, по-видимому, присоединением урогенитального кандидоза. Но так ли это? С целью доказательства (или опровержения) нами была проведена оценка бактериологической эффективности проведенного лечения антибиотиками. Оценку этиологического излечения от хламидийной инфекции осуществляли в реакции ПИФ с применением специфической антисыворотки через 1 и 3 месяца после терапии. Оказалось, что через месяц после лечения удельный вес положительных реакций составил 25% у пациентов обеих групп, при наличии минимальных клинических проявлений инфекции и отсутствии у них жалоб. Постановка контрольной пробы через 3 месяца позволила выявить снижение удельного веса положительных результатов у обследованных больных почти в 3 раза, что свидетельствует, по-видимому, о том, что положительная реакция ПИФ через месяц после лечения связана не только с жизнеспособными хламидиями, но и с их «обломками», то есть носит ложноположительный характер. Известно, что интегральный клинический эффект можно оценить по исходу хронического заболевания, потому мы оценили по обращаемости наличие рецидивов у наблюдавшихся больных в течение года. Оказалось, что рецидив хронического уретрита выявлен у 18% больных с хламидийным уретритом. Анализ удельного веса и характера осложнений у наблюдаемых больных показал, что наиболее частыми осложнениями были простатит (17%) и цистит (9%). Причем они не зависели от применяемой антибиотикотерапии (r > 0,05). В связи с вышеизложенным мы сочли целесообразным оценить динамику основных, прежде всего диагностически значимых и доступных в практическом здравоохранении показателей иммунного статуса у больных хроническим уретритом, обусловленным хламидиями, которые получали различные схемы антибиотикотерапии соответственно выделенным группам больных.
При анализе динамики показателей иммунного статуса было зафиксировано, что у мужчин, получавших лечение Сумамедом, основные показатели клеточного иммунитета через 1 месяц после терапии существенно не изменились. Положительная динамика отмечена по соотношению функциональных субтипов ИЛ-12: ИЛ-12r70 к ИЛ-12r40. Так, до лечения у больных был зарегистрирован показатель соотношения 0,09 ± 0,01, через 1 месяц после лечения — 0,18 ± 0,04, тогда как в контроле он составил 0,45 ± 0,08. Отмеченное достоверное (r < 0,01) увеличение показателя соотношения отражает процесс усиления функциональной активности макрофагов. Это отразилось и на уровне циркулирующих иммунных комплексов (ЦИК), содержание которых достоверно снизилось (51,2± 1,7 у. е. до лечения, 44,4 ± 0,9 через 1 месяц после лечения). Между тем нами не зарегистрировано достоверного нарастания коэффициента ИФНg/ИЛ-10 у больных первой группы, что свидетельствует об отсутствии переключения иммунного ответа на Th1-тип. Полученные данные свидетельствуют о хорошей клинической, бактериологической и иммунологической эффективности Сумамеда в лечении хронических хламидийных уретритов.
Во второй группе больных, получавших джозамицин, по уровню субтипов ИЛ-12 выявлены закономерности, подобные вышеописанным в первой группе. Вместе с тем при оценке иммунного статуса больных этой группы установлено, что не происходит их нормализации, более того, по ряду показателей выявлено отсутствие динамики или усугубление дисбаланса функциональной активности иммуноцитов (табл. 2).
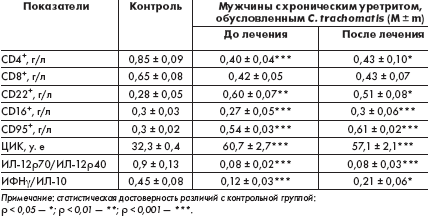
Полученные результаты исследования иммунного статуса у больных второй группы позволяют считать, что джозамицин супрессирующе влияет на Т-клеточный иммунитет за счет активации их готовности к апоптозу. Выявленные изменения, по-видимому, могут быть причиной как рецидива заболевания, так и развития осложнений и поэтому являются основанием включения иммунокорригирующих препаратов с преимущественным воздействием на фагоцитарное звено в комплекс лечения больных хламидийным хроническим уретритом при использовании джозамицина.
Итак, проведенные исследования показали хорошую клиническую и бактериологическую эффективность использованных препаратов при лечении хламидийных хронических уретритов у мужчин. Вместе с тем результаты иммунологического аспекта терапии этими препаратами являются основанием к дифференцированному подходу при назначении лечения больным УГИ, обусловленной C. trachomatis.
При использовании джозамицина одновременно рекомендуется подключение иммунокорригирующих препаратов, с преимущественным воздействием на фагоцитарное звено, что связано с выявленным его супрессирующим действием, в отличие от Сумамеда, на Т-клеточный иммунитет за счет активации неготовности к апоптозу.
Литература
-
Иммунологический мониторинг для прогнозирования течения патологического процесса, обусловленного хламидийной инфекцией: Метод. рекомендации № 2000/21. Екатеринбург. 2000. 13 с.
-
Кубанова А. А. Клинические рекомендации 2006–2007 гг.
М.: Изд-во ГЭОТАР — Мед-на. 2006. 227 с. -
Борисенко К. К. Современные итоги и некоторые проблемы лечения урогенитального хламидиоза / К. К. Борисенко, М. Б. Алиев. Современные направления в диагностике и лечении урогенитального хламидиоза. Новосибирск, 1998. С. 3–4.
-
Чеботарев В. В. Урогенитальный хламидиоз: современные проблемы диагностики, патогенеза, лечения / Журнал дерматовенерологии, косметологии. 1997. № 2. с. 5–11.
-
Черненькая Т. В. Чувствительность энтеробактерий к беталактамным антибиотикам // Антибиотики и химиотерапия. 2000. № 4. С. 28–29.
-
Урологические инфекции (хламидии, микоплазмы, уреаплазмы). Клиника, диагностика, лечение: Метод. пособие / В. В. Делекторский, Г. И. Яшкова, Е. К. Назарова, И. Н. Лупан. М.: ДЕТСТОМ-1. 2000. 28 с.
-
Ильин И. И. Размышления о лечении урогенитального хламидиоза / И. И. Ильин, Ю. И. Ковалев, О. В. Лысенко // Вестник дерматологии и венерологии. 1994. № 1. С. 30–33.
-
Скрипкин Ю. К. Лечение джозамицином (вильпрофеном) больных урогенитальным хламидиозом (Ю. К. Скрипкин, М. Г. Пашинян) // Вестник дерматологии и венерологии. 2000. № 3. С. 49–50.
-
Соловьев А. М. Почему азитромицин считается препаратом выбора для лечения урогенитальной хламидийной инфекции? / А. М. Соловьев, О. Л. Поздняков, А. В. Терещенко // Русский медицинский журнал. 2006. Т. 14. № 15 (267). С. 1160–1163.
-
Tamaoki J. The effects of macrolides on inflammatory cells // Chest. 2004. Vol. 125. P. 41–51.
А. Д. Юцковский, доктор медицинских наук, профессор
И. А. Юцковская
Е. В. Маркелова
Владивостокский государственный медицинский университет, Владивосток
Купить номер с этой статьей в pdf









