Острые и хронические мышечно-скелетные боли — ведущий симптом большинства широко распространенных в популяции ревматических заболеваний. По некоторым оценкам, каждый седьмой пациент, обращающийся в поликлинику, предъявляет жалобы на боли в суставах, мышцах или костях. В целом «ревматические» боли встречаются более чем у 30% населения земного шара, и их распространенность существенно нарастает с возрастом.
Нестероидные противовоспалительные препараты (НПВП) относятся к числу наиболее важных «симптоматических» лекарственных средств при ревматических болезнях [1]. Это определяется уникальным сочетанием противовоспалительных, анальгетических, жаропонижающих и антитромботических свойств, перекрывающих почти весь спектр основных симптомов, наиболее характерных для этих заболеваний. По анальгетической активности современные НПВП существенно превосходят «простые» анальгетики (парацетамол) (уровень доказательности А). Более 2/3 пациентов, страдающих остеоартрозом и ревматоидным артритом, предпочитают принимать НПВП, несмотря на информированность о побочных эффектах последних.
В настоящее время в класс НПВП входят около 20 лекарственных средств, которые по химической структуре подразделяются на несколько групп: производные салициловой, индоловой, гетероарилуксусной, пропионовой эноликовой кислот и др. К сожалению, «химическая» классификация малополезна для прогнозирования клинической эффективности и токсичности того или иного НПВП.
Все НПВП имеют ряд общих химических и фармакологических свойств. Условно НПВП подразделяются на «короткоживущие» (< 6 ч) и «длительноживущие» (> 6 ч) (табл. 1). Однако четкая связь между периодом полувыведения (Т1/2) НПВП в плазме и клинической эффективностью не прослеживается. Это связано с тем, что «короткоживущие» препараты накапливаются в зоне воспаления, например в полости сустава. Поэтому двукратный их прием нередко столь же эффективен, как многократный.
Наиболее важный механизм, определяющий как эффективность, так и токсичность НПВП, связан с подавлением активности циклооксигеназы (ЦОГ) — фермента, регулирующего биотрансформацию арахидоновой кислоты в простагландины, простациклин и тромбоксан. Особенно большое значение имеет характер влияния НПВП на изоформы ЦОГ, которые обозначаются как ЦОГ-1 и ЦОГ-2. ЦОГ-1 постоянно присутствует в большинстве тканей и относится к категории «конститутивных» («структурных») ферментов, регулирующих физиологические эффекты простагландинов. Напротив, ЦОГ-2 в норме в большинстве тканей не обнаруживается, но ее уровень существенно увеличивается на фоне развития воспаления. Ингибиция ЦОГ-2 рассматривается как один из важных механизмов противовоспалительной активности НПВП, а ЦОГ-1 — развития побочных эффектов. Поэтому эффективность и токсичность «стандартных», неселективных НПВП связывают с их способностью в одинаковой степени подавлять активность обеих изоформ ЦОГ. Все это послужило основой для создания новой группы НПВП (так называемые ингибиторы ЦОГ-2, или селективные НПВП, обладающие всеми положительными свойствами неселективных НПВП, но менее токсичные, по крайней мере, в отношении желудочно-кишечного тракта (ЖКТ) (уровень доказательности А) [1].
С учетом быстрого достижения равновесного связывания с альбумином можно говорить, что уровень НПВП в кровяном русле в меньшей степени влияет на эффективность, чем на токсичность. Поэтому увеличение дозы НПВП (включая ингибиторов ЦОГ-2) до уровня выше рекомендуемого приводит к нарастанию токсичности, но не повышает эффективность лечения.
Поскольку индивидуальный ответ на НПВП у каждого пациента может колебаться в широких пределах, нередко необходим подбор наиболее эффективного препарата. Для достоверного вывода относительно эффективности лекарственного средства препарат следует принимать не менее 2–4 нед в оптимальной терапевтической дозе.
Эмпирический подход к индивидуальному подбору эффективного НПВП неприемлем в отношении поиска наиболее безопасного препарата. Некоторые побочные эффекты более характерны для определенных НПВП или чаще развиваются при одних заболеваниях, чем при других. Наиболее распространенные из них относятся к классу специфических (табл. 2). Они напрямую связаны с основным механизмом действия НПВП, а именно с подавлением ЦОГ-1-зависимого синтеза простагландинов. К этим побочным эффектам относятся поражение ЖКТ, нарушение агрегации тромбоцитов, функции почек, негативное влияние на систему кровообращения. Другие побочные эффекты встречаются значительно реже и, вероятно, не связаны с ингибицией синтеза простагландинов.
Проблема безопасного применения НПВП особенно актуальна для лиц пожилого и старческого возраста, которые часто страдают разнообразными сопутствующими заболеваниями и вынуждены принимать большое число лекарственных средств, увеличивающих риск побочных эффектов НПВП. Так, например, по некоторым оценкам, в США от 6 до 10 млн человек принимают НПВП и непрямые антикоагулянты, 1 млн — метотрексат и каждый первый из пяти пациентов старше 35 лет — низкие дозы ацетилсалициловой кислоты. Кроме того, НПВП назначаются более чем 1/3 больных, страдающих артериальной гипертензий (АГ), но НПВП обладают способностью повышать артериальное давление (АД) и уменьшать эффективность антигипертензивной терапии.
В настоящее время сформулированы общие положения, касающиеся рационального применения НПВП и основанные на принципах «доказательной медицины». Эти положения направлены на снижение частоты побочных эффектов.
Наиболее характерный и частый побочный эффект НПВП — поражение ЖКТ (НПВП-гастропатия). Симптоматические побочные эффекты развиваются примерно у половины пациентов и нередко являются основанием для прерывания лечения. Следует особо подчеркнуть отсутствие четкой связи между субъективными (симптоматическими) побочными эффектами, эндоскопически выявляемыми язвами и тяжелыми осложнениями. Более того, у больных без симптоматических побочных эффектов язвенное поражение желудка при эндоскопии обнаруживается с такой же частотой (или даже чаще), чем у больных с этими эффектами. Поэтому при выборе НПВП врач в большей степени должен обращать внимание на факторы риска тяжелых осложнений, чем на субъективные жалобы пациентов.
Факторы риска НПВП-индуцированных поражений ЖКТ: пожилой возраст (особенно старше 60 лет); высокая доза НПВП; связанное с приемом НПВП поражение ЖКТ или язвенная болезнь двенадцатиперстной кишки в анамнезе; одновременный прием глюкокортикоидов, непрямых антикоагулянтов, клопидогреля, нескольких НПВП (включая низкие дозы ацетилсалициловой кислоты).
Особенно высокая распространенность тяжелых осложнений со стороны ЖКТ наблюдается у пациентов с несколькими факторами риска. Роль инфекции Helicobacter pylori как фактора риска НПВП-индуцированного поражения ЖКТ до конца неясна и требует дальнейшего уточнения.
Негативное влияние «стандартных» НПВП на функцию почек и систему кровообращения также характерно для лиц пожилого и старческого возраста, особенно страдающих заболеваниями сердечно-сосудистой системы и почек. В целом риск декомпенсации кровообращения у пожилых пациентов со «скрытой» застойной сердечной недостаточностью на фоне недавнего приема НПВП примерно такой же, как и риск для тяжелых желудочно-кишечных осложнений. У больных АГ прием НПВП ассоциируется с дестабилизацией АД. Имеются данные, что целекоксиб в меньшей степени вызывает дестабилизацию АД у пациентов со стабильной АГ, чем «стандартные» НПВП (ибупрофен, диклофенак). Не отмечено влияния целекоксиба на уровень амбулаторного АД у пациентов с АГ, получавших ингибиторы ангиотензинпревращающего фермента (АПФ) (лизиноприл). Однако можно ли результаты этих исследований экстраполировать на всю популяцию пациентов с АГ — остается неясным. Поэтому любые НПВП (включая ингибиторы ЦОГ-2) у пациентов с сопутствующими кардиоваскулярными заболеваниями и патологией почек должны применяться с особой осторожностью (уровень доказательности А).
Особенно высокая частота побочных эффектов характерна для индометацина и пироксикама (препарат с очень длительным Т1/2 — около 32 ч), которые можно применять только у пациентов без факторов риска развития побочных эффектов. Наиболее часто гемодинамические нарушения наблюдаются при приеме индометацина, который должен быть исключен из числа препаратов, назначающихся пациентам с сопутствующими заболеваниями почек и сердечно-сосудистой системы. Кроме того, индометацин отрицательно влияет на метаболизм хряща у больных с остеоартрозом и может вызывать развитие психических нарушений у лиц пожилого возраста. Поэтому индометацин можно назначать только у пациентов молодого и среднего возраста (без факторов риска) с серонегативными артропатиями и острым подагрическим артритом.
Остается нерешенным вопрос о тактике ведения пациентов с очень высоким риском рецидивирования язвенных кровотечений. Недавно было показано, что у этих пациентов лечение целекоксибом столь же эффективно предотвращает рецидивы желудочных кровотечений, как и лечение омепразолом на фоне продолжающегося приема диклофенака. Однако у этих пациентов сохранялся достаточно высокий риск рецидивов кровотечений в течение 6 мес терапии. Это позволяет сделать два принципиально важных вывода: во-первых, ингибиторы ЦОГ-2 характеризуются более высоким уровнем безопасности по сравнению со «стандартными» НПВП, даже у пациентов, имеющих риск тяжелых гастроэнтерологических побочных эффектов; во-вторых, ингибиторы ЦОГ-2 не способны полностью устранить риск тяжелых осложнений у определенной категории пациентов. Можно полагать, что наиболее оптимальной терапией у этих больных будет сочетанное применение ингибиторов ЦОГ-2 и ингибиторов протонной помпы (ИПП). Однако позволит ли эта стратегия полностью устранить риск тяжелых гастроэнтерологических осложнений, неизвестно.
Поскольку НПВП нередко назначаются лицам пожилого возраста, которые часто страдают сопутствующими заболеваниями (АГ, ишемическая болезнь сердца и сахарный диабет), увеличивающими риск кардиоваскулярных ишемических катастроф, особое внимание в последние годы уделяется риску тромботических осложнений [3]. Действительно, исходя из некоторых теоретических предпосылок, можно утверждать, что сосудистые эффекты ингибиторов ЦОГ-2 как бы противоположны действию ацетилсалициловой кислоты в низких дозах — снижение ЦОГ-2-зависимого синтеза простациклина (PGI2) клетками сосудистого эндотелия при отсутствии влияния на ЦОГ-1-зависимый синтез тромбоксана (TXA2) тромбоцитами. Это может приводить к нарушению баланса PGI2/TXA2, что, в свою очередь, ведет к активации, адгезии и агрегации тромбоцитов, а следовательно, увеличению риска развития тромбозов. Однако, по мнению большинства экспертов, небольшое увеличение риска тромбозов характерно для всех НПВП независимо от их ЦОГ-селективности. Необходимо также принимать во внимание, что некоторых НПВП (ибупрофен, напроксен, индометацин) потенциально могут снижать антикоагулянтный эффект низких доз ацетилсалициловой кислоты.
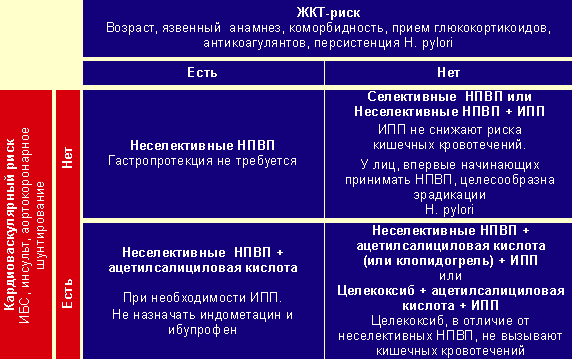
До получения дополнительных данных о кардиоваскулярной безопасности НПВП целесообразно придерживаться определенных рекомендаций (рис.).
- Детально информировать пациентов о потенциальных кардиоваскулярных побочных эффектах НПВП.
- Назначать НПВП с особой осторожностью (или избегать их назначения) пациентам, имеющим риск кардиоваскулярных осложнений.
- Проводить тщательное "мониторирование" кардиоваскулярных осложнений (особенно уровня АД) на протяжении всего времени приема НПВП.
- Не превышать рекомендуемые дозы, поскольку нельзя исключить факт повышения кардиоваскулярного риска при длительном приеме препаратов в высоких дозах.
- При необходимости назначать низкие дозы ацетилсалициловой кислоты (или клопидогрель), хотя эффективность этой терапии для предотвращения кардиоваскулярных осложнений у пациентов, принимающих НПВП, не доказана.
- При выборе препаратов иметь в виду, что некоторые НПВП (напроксен - 500 мг 2 раза в сутки и целекоксиб - 200 мг/сут) отличаются более высокой кардиоваскулярной безопасностью по сравнению с другими НПВП (диклофенак, ибупрофен).
Перечисленные рекомендации по рациональному применению НПВП являются предварительными и требуют уточнений. Тем не менее их строгое соблюдение, несомненно, будет способствовать повышению эффективности и снижению токсичности лечения НПВП.
Литература
- Насонов Е. Л. Нестероидные противовоспалительные препараты при ревматических заболевания: стандарты лечения//РМЖ. 2001. № 7-9. С. 265-270.
- Насонов Е. Л. Ревматология: Клинические рекомендации. М.: ГЭОТАР, 2005. 264 с.
- Насонов Е. Л. Кардиоваскулярные осложнения ингибиторов ЦОГ-2 - вопросов больше, чем ответов//РМЖ. 2005. № 13 (7). С. 383-391.
- Tannenbaum H., Bombardier C., Davis P., Russel A. For the Third Canadian Consensus Conference Group//J. Rheumatology. 2005; 33: 140-157.
Е. Л. Насонов, доктор медицинских наук, профессор
Институт ревматологии, Москва
Приложения
-
- Нестероидные противовоспалительные препараты в ревматологии - Рисунок. Рекомендации по применению НПВП [4]
-
- Нестероидные противовоспалительные препараты в ревматологии - Таблица 1. Общая характеристика НПВП [2]

-
- Нестероидные противовоспалительные препараты в ревматологии - Таблица 2. Побочные эффекты НПВП [2]










