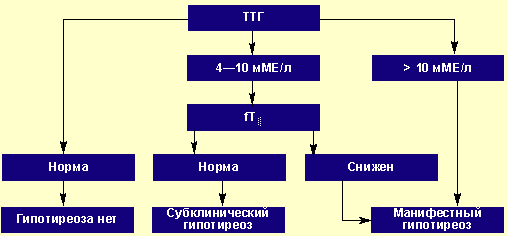
В последнее десятилетие появилось большое число работ, посвященных проблеме гипотиреоза, которые в корне изменили наши взгляды на проблему патологии щитовидной железы (ЩЖ) в целом. Известно, что гипотиреоз является одним из самых распространенных заболеваний эндокринной системы. По данным некоторых эпидемиологических исследований, в отдельных группах населения распространенность субклинического гипотиреоза достигает 10–12%. Диагностика гипотиреоза, т. е. доказательство факта снижения функции ЩЖ, проста и весьма доступна: она подразумевает определение уровня ТТГ и Т4, при этом обнаружение изолированного повышения ТТГ свидетельствует о субклиническом гипотиреозе, а одновременное повышение уровня ТТГ и снижение уровня Т4 — о явном или манифестном гипотиреозе (рис. 1). Значительно большую проблему представляет собой определение показаний для проведения этого исследования, поскольку хорошо известно, что клиническая картина гипотиреоза крайне неспецифична: даже «явные симптомы» могут не найти подтверждения при гормональном исследовании. Наряду с этим явный гипотиреоз, сопровождающийся значительным повышением уровня ТТГ, иногда протекает бессимптомно. Если говорить о субклиническом гипотиреозе, то он в подавляющем большинстве случаев вообще не имеет проявлений, которые бы позволили его заподозрить. Очень часто гипотиреоз «маскирует» многочисленные соматические, гинекологические и другие эндокринные заболевания.
Если сопоставить эти факты с тем, что, по данным многих проспективных исследований, даже субклинический гипотиреоз может иметь достаточно серьезные последствия, то возникает закономерный вопрос о целесообразности широкого использования гормонального исследования у лиц, не предъявляющих никаких жалоб, т. е. о скрининге гипотиреоза у взрослых. Эта концепция нашла поддержку в получивших большой резонанс рекомендациях Американской тиреоидологической ассоциации (2000). Последняя рекомендует проводить скрининговое исследование уровня ТТГ у всех взрослых старше 35 лет с интервалом в 5 лет [10]. Авторы рекомендаций обосновывают необходимость скрининга тем, что он отвечает общим критериям целесообразности популяционного скрининга:
- значительная распространенность различных нарушений функции ЩЖ;
- явные гипотиреоз и тиреотоксикоз имеют хорошо известные неблагоприятные последствия для здоровья. Наряду с этим субклинический гипотиреоз имеет тенденцию прогрессировать до манифестного, особенно у лиц с циркулирующими антителами к ЩЖ. Кроме того, субклинический гипотиреоз может быть ассоциирован с обратимой на фоне заместительной терапии гиперхолестеринемией, особенно в тех случаях, когда уровень ТТГ превышает 10 мМЕ/л; у части пациентов субклинический гипотиреоз сопровождается рядом обратимых симптомов, в том числе когнитивными нарушениями. У пожилых людей субклинический тиреотоксикоз сопровождается повышенным риском мерцания предсердий и снижения минеральной плотности костной ткани, особенно если речь идет о женщинах постменопаузального возраста;
- определение уровня ТТГ представляет собой точный, широко доступный, надежный и относительно недорогой тест, использующийся для диагностики любых вариантов нарушения функции ЩЖ;
- имеются эффективные методы лечения как гипотиреоза, так и тиреотоксикоза.
В исследовании M. D. Danese et al. [7] изучалась экономическая эффективность скрининга гипотиреоза у взрослых с учетом стоимости этой процедуры и экономической выгоды, обусловленной ранним назначением L-T4. В результате было показано, что соотношение затрат и эффективности такого скрининга значительно не отличается от таковых в отношении стандартных, принятых в клинической медицине скрининговых процедур.
Следует заметить, что на сегодняшний день, т. е. в ситуации, когда скрининг на гипотиреоз у взрослых еще не получил распространения, определение уровня ТТГ является наиболее распространенным гормональным исследованием. Среди всех случаев первичного гипотиреоза не менее трети приходится на ятрогенный гипотиреоз, развившийся после хирургических операций на ЩЖ или после терапии радиоактивным 131I [16].
В этой статье хотелось бы остановиться на наиболее актуальной проблеме — послеоперационном гипотиреозе, возникающем в результате оперативных вмешательств по поводу болезни Грейвса. Прежде всего нужно сказать о том, что болезнь Грейвса (диффузный токсический зоб) — это системное аутоиммунное заболевание, развивающееся вследствие выработки антител к рецептору тиреотропного гормона. Следует подчеркнуть, что при болезни Грейвса ЩЖ является «мишенью» (одной из «мишеней») для антител, которые вырабатываются иммунной системой. В связи с этим ни оперативное лечение, ни терапия радиоактивным йодом не являются этиотропными (т. е. направленными на устранение первопричины заболевания) методами, а подразумевают лишь удаление из организма гиперфункционирующей ЩЖ, которое практически не оказывает влияния на течение аутоиммунного процесса. До того как был выяснен патогенез болезни Грейвса, методика хирургического лечения этого заболевания выглядела следующим образом: у пациента с тиреотоксикозом чаще всего выявлялось увеличение размера ЩЖ, и, для того чтобы нормализовать уровень тиреоидных гормонов, нужно было удалить часть органа. Наиболее распространенной операцией была и остается до сих пор субтотальная резекция ЩЖ. В дальнейшем стало очевидно, что болезнь Грейвса — это системное аутоиммунное заболевание, и тот факт, что при субтотальной резекции остается часть ЩЖ, означает, что в организме будет находиться мишень для стимулирующих антител, а это, в свою очередь, приводит к рецидиву тиреотоксикоза. Поскольку удаление части железы практически не оказывает влияния на течение аутоиммунного процесса, прогнозируемых исходов у оперативного лечения болезни Грейвса может быть только два:
- при сохранении большого тиреоидного остатка у пациента, вследствие воздействия на него стимулирующих антител развивается рецидив тиреотоксикоза; в данном случае традиционно используется термин «рецидив», хотя по сути дела речь идет о продолжении заболевания;
- при удалении всей ЩЖ или большей ее части у пациента развивается гипотиреоз, поскольку из организма удаляется мишень для антител.
В ряде случаев после частичного удаления ЩЖ у пациента развивается ремиссия заболевания (сохраняется эутиреоз). Причины этого не вполне понятны, поскольку при болезни Грейвса, как и при любом другом аутоиммунном заболевании, ремиссия может быть лишь иммунологической, а иммунологический механизм этой ремиссии после удаления части ЩЖ действительно до конца не изучен. Такой исход оперативного лечения наблюдается относительно редко, и его невозможно прогнозировать у отдельных пациентов. По данным литературы последних лет, в большинстве зарубежных клиник операцией выбора при болезни Грейвса («золотым стандартом») стала тиреоидэктомия, или предельно субтотальная резекция ЩЖ. Если эти вмешательства проводятся в специализированных учреждениях, риск развития таких характерных осложнений, как повреждение возвратного гортанного нерва, гипопаратиреоз, немногим превышает таковой при субтотальной резекции. Так, M. S. Barakate et al. [4] провели ретроспективное исследование, в которое были включены 1246 пациентов с болезнью Грейвса, прооперированных в интервале между 1957 и 2000 гг. За этот период у 1246 больных была произведена субтотальная резекция ЩЖ, а у 119 — тиреоидэктомия. При анализе отдаленных последствий хирургического лечения доля стойких осложнений между двумя группами была одинакова. На основании вышесказанного можно сделать вывод, что результат субтотальной резекции ЩЖ по поводу болезни Грейвса непредсказуем (часто развиваются рецидив тиреотоксикоза, а также послеоперационный гипотиреоз, очень редко наблюдается сохранение стойкого эутиреоза). Риск послеоперационных осложнений при субтотальной резекции ЩЖ и тиреоидэктомии одинаков, в связи с чем на сегодняшний день проведение субтотальных резекций ЩЖ по поводу болезни Грейвса логически (исходя из патогенеза заболевания) и практически не обосновано. Такой подход к лечению болезни Грейвса стал принципиально возможен после того, как в клиническую практику были внедрены современные препараты L-T4 и были разработаны принципы лечения гипотиреоза. Действительно, на фоне относительно малообременительного приема этих препаратов, гипотиреоз становится для пациента по сути не болезнью, а образом жизни, который практически не подразумевает особых ограничений. До середины ХХ в. лечение гипотиреоза подразумевало назначение пациентам экстрактов ЩЖ животных. Эти препараты, в которых практически невозможно было точно дозировать содержание тиреоидных гормонов, не могли в достаточной мере обеспечивать стойкий эутиреоз, а само их назначение сопровождалось существенными трудностями. Здесь хотелось бы сделать акцент на одном важном положении, которое, на наш взгляд, продолжает определять подходы к лечению патологии ЩЖ в нашей стране. Дело в том, что по большей части они сформировались в период, когда еще не было современных препаратов левотироксина (L-T4). В связи с этим в отношении любого заболевания ЩЖ (даже такого тяжелого, как рак) существовал и, к сожалению, продолжает существовать постулат, что, дескать, гипотиреоз является тяжелым, если не сказать фатальным, осложнением этих заболеваний (например, аутоиммунного тиреоидита) или методов их лечения (болезни Грейвса, рака, многоузлового зоба). Безусловно, такой подход был вполне оправдан в ситуации, когда в распоряжении эндокринологов был только экстракт ЩЖ животных. Появление точно дозированных синтетических препаратов тиреоидных гормонов в корне изменило представление о лечении заболеваний ЩЖ. Однако до настоящего времени приходится сталкиваться с тем, что лечебные вмешательства, направленные, по мнению тех, кто их осуществляет, на предотвращение гипотиреоза (иммуносупрессоры, глюкокортикоиды и плазмаферез при АИТ) или на сохранение эутиреоза (органосохраняющие операции при раке, «экономные» резекции ЩЖ при болезни Грейвса), оказываются в сотни раз опаснее (рецидив тиреотоксикоза, метастазирование рака и т. д.), чем гипотиреоз, который на фоне приема современных препаратов L-Т4, становится для пациента не заболеванием, а образом жизни [14, 15]. Современные точно дозированные синтетические препараты L-Т4 по структуре не отличаются от Т4 человека и позволяют легко и эффективно поддерживать стойкий эутиреоз на фоне их приема всего один раз в день. В ряду других эндокринных заболеваний, требующих хронической заместительной терапии (сахарный диабет 1 типа, надпочечниковая недостаточность, дефицит гормона роста, гипопаратиреоз и др.), терапия L-Т4 при гипотиреозе справедливо считается «золотым стандартом». Для этого есть несколько причин:
- простота диагностики гипотиреоза (в большинстве случаев достаточно одного только определения уровня ТТГ);
- единственной жизненно важной функцией ЩЖ является продукция тиреоидных гормонов;
- суточный ритм секреции у тиреоидных гормонов практически отсутствует, в связи с чем ежедневный прием L-Т4 в одной и той же дозе легко моделирует их эндогенную продукцию;
- стабильность потребности организма в тиреоидных гормонах (редкими ситуациями, в которых требуется изменение подобранной дозы L-Т4, являются выраженная динамика массы тела, беременность и параллельное назначение некоторых лекарственных препаратов);
- высокая биодоступность L-Т4 при пероральном приеме;
- длительный период полужизни L-Т4 в плазме (около 7 сут);
- наличие точного критерия (уровень ТТГ), который в полной мере отражает качество компенсации гипотиреоза в течение длительного срока (около 2–3 мес);
- относительно невысокая цена препаратов L-Т4;
- качество жизни пациентов с гипотиреозом, постоянно получающих заместительную терапию L-Т4, незначительно отличается от такового у лиц без гипотиреоза.
Последнее положение подтверждено как многолетней клинической практикой, так и длительными проспективными исследованиями. Так, в популяционное исследование K. Peterson et al. [14], которое продолжалось на протяжении 12 лет (с 1968–69 по 1980–81 гг.), были включены 1462 женщины среднего возраста, 29 из них в течение 1–28 лет получали заместительную терапию L-Т4 по поводу гипотиреоза. В итоге было показано, что продолжительность и качество жизни, а также риск развития основных заболеваний, определяющих эти показатели, не отличались у пациенток с гипотиреозом, получавших терапию L-Т4, и в контрольной группе (n = 968).
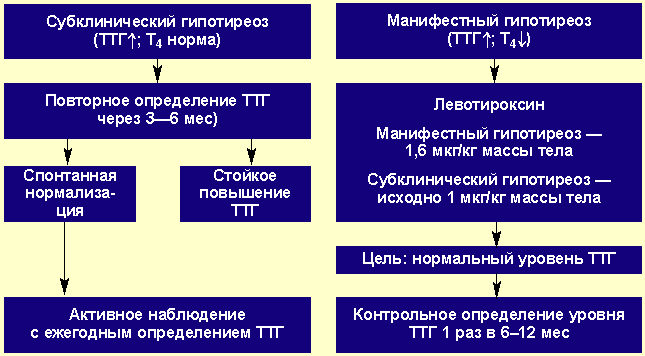
Принципы заместительной терапии гипотиреоза хорошо известны и подробно обсуждаются во многих руководствах [3] (рис. 2). Достаточно емко они сформулированы в международном руководстве по лабораторной диагностике заболеваний ЩЖ [9]:
- Для заместительной терапии гипотиреоза предпочтительны препараты L-T4.
- Эутиреоз у взрослых обычно достигается назначением L-T4 в дозе 1,6 мкг/кг массы тела в день. Потребность в L-T4 у детей значительно выше и может составлять 4 мкг/кг в день. Начальная доза препарата и время достижения полной заместительной дозы определяется индивидуально, в зависимости от возраста, веса тела и наличия сопутствующей патологии сердца.
- Потребность в L-T4 с возрастом снижается. Некоторые пожилые люди могут получать менее 1 мкг/кг L-T4 в день.
- Потребность в L-T4 увеличивается во время беременности. Оценка функции ЩЖ у беременных женщин, подразумевающая исследование уровня ТТГ и свободного Т4, целесообразна в каждом триместре беременности. Доза L-T4 должна обеспечивать поддержание нормального уровня ТТГ и свободного Т4.
- У женщин с гипотиреозом в постменопаузе, которым назначается заместительная терапия эстрогенами, для поддержания нормального уровня ТТГ может понадобиться увеличение дозы L-T4.
- Целью заместительной терапии первичного гипотиреоза является поддержание уровня ТТГ в пределах 0,5–1,5 мМЕ/л. По не вполне понятным причинам пациенты с болезнью Грейвса (токсическим зобом) в анамнезе чувствуют себя лучше при назначении им несколько больших доз L-T4, на фоне которых уровень ТТГ оказывается в интервале 0,1–0,5 мМЕ/л.
- Целью заместительной терапии вторичного гипотиреоза является поддержание показателей Т4 крови на уровне, соответствующем верхней трети нормальных значений.
- Уровень ТТГ медленно меняется после изменения дозы L-T4 или назначения другого его препарата; его исследуют не ранее, чем через 6–8 нед после этого.
- Типичным вариантом постепенного достижения полной заместительной дозы L-T4 является ее увеличение на 25 мкг каждые 6–8 нед; адекватной дозе соответствует стойкое поддержание уровня ТТГ в интервале 0,5–1,5 мМЕ/л.
- Пациентам, получающим подобранную дозу L-T4, рекомендуется ежегодно исследовать уровень ТТГ. На уровне ТТГ не сказываются время забора крови и интервал после приема L-T4. Если для оценки адекватности терапии помимо этого используется определение уровня свободного Т4, утром перед забором крови препарат принимать не следует, поскольку на протяжении примерно 9 ч после приема L-T4 уровень Т4 крови оказывается значимо повышенным (на 15–20%).
- В идеале L-T4 должен приниматься натощак, в одно и то же время суток и как минимум с интервалом в 4 ч до или после других препаратов или витаминов.
- Прием таких препаратов и соединений, как холестирамин, железа сульфат, соевые белки, сукральфат и антациды, содержащие гидроокись алюминия, которые снижают абсорбцию L-T4, может потребовать увеличения его дозы.
Увеличение дозы L-T4 может понадобиться при приеме пациентом рифампина и антиконвульсантов, которые изменяют метаболизм гормона. На сегодняшний день единственными клетками, реакция которых на уровень тиреоидных гормонов в организме может быть измерена количественно (т. е. объективно), являются тиреотропоциты аденогипофиза. Согласно приведенным выше рекомендациям, при первичном гипотиреозе показано назначение такой дозы L-Т4, которая способна поддерживать уровень ТТГ не только в границах нормы (обычно 0,4–4 мМЕ/л), но даже в пределах 0,5–1,5 мМЕ/л. Это связано с тем, что у подавляющего большинства людей уровень ТТГ в норме как раз и составляет 0,5–1,5 мМЕ/л. Как было показано в Викгемском исследовании, уровень ТТГ более 2 мМЕ/л ассоциирован с повышенным риском развития гипотиреоза у носителей антител к ЩЖ [17]. Интересны недавно опубликованные результаты крупного популяционного исследования NHANES-III [8]. В него вошли 17 353 жителя США старше 12 лет. После исключения всех лиц с тиреоидной патологией (зоб, гипотиреоз, тиреотоксикоз и др.), которым назначены препараты, влияющие на функцию ЩЖ, андрогенов и эстрогенов, а также беременных женщин была сформирована референтная популяция, состоящая из 13 344 чел. В этой популяции средний уровень ТТГ составил 1,5 мМЕ/л (95% доверительный интервал 1,46–1,54 мМЕ/л). Таким образом, в норме (США – регион с нормальным йодным обеспечением) истинный средний уровень ТТГ с 95-процентной вероятностью лежит в узком интервале между 1,46 и 1,54 мМЕ/л.
В последнее время вновь возрос интерес к использованию при гипотиреозе комбинированной терапии препаратов L-Т4 и L-Т3, предпосылкой чему явились некоторые клинические и экспериментальные исследования [5]. Тем не менее эти работы на сегодняшний день еще не получили окончательной клинической оценки. Гипотиреоз остается единственным неопровержимым и жизненно важным показанием для назначения препаратов тиреоидных гормонов. При отсутствии гипотиреоза для назначения этих препаратов либо имеется альтернатива, либо их применение признается не всеми исследователями в качестве терапии выбора. Целью лечения гипотиреоза является стойкое поддержание в организме показателей тиреоидных гормонов на уровне, который удовлетворяет физиологическим потребностям.
Литература
- Левченко И. А., Фадеев В. В. Пробл. эндокринол. — 2002. — Т. 48 . — № 2. — С. 13 — 22.
- Фадеев В. В., Лесникова С. В. Пробл. эндокринол. — 2003. — Т. 49. — № 2. — С. 23 — 31.
- Фадеев В. В., Мельниченко Г. А. Гипотиреоз (руководство для врачей). — М.: РКИ Северо пресс, 2002.
- Barakate M. S., Agarwal G., Reeve T. S. et al. // ANZ J Surg. — 2002. — Vol. 72. — P. 321 — 324.
- Bunevicius R., Kazanavicius G., Zalinkevicius R., Prange A. J. // N Engl J Med. — 1999. — Vol. 340. — P. 424 — 429.
- Canaris G. J., Manowitz N. R., Mayor G., Ridgway E. C. Arch Intern Med. — 2000. — Vol. 160. — P. 526 — 534.
- Danese M. D., Ladenson P. W., Meinert C. L., Powe N. R. // J Clin Endocrinol Metab. — 2000. — Vol. 85. — N 9. — P. 2993 — 3001.
- Hollowell J. G., Staehling N. W., Flanders W. D., et al. // J Clin Endocrinol Metab. — 2002. — Vol. 87. — P. 489 — 499.
- International thyroid testing guidelines. National academy of clinical biochemistry. — Los Angeles, 2001. (http://www.nacb.org/Thyroid_LMPG.htm).
- Ladenson P. W., Singer P. A., Ain K. B. et al. // Arch Intern Med. — 2000. — Vol. 160. — P. 1573 — 1575.
- O’Reilly D. // BMJ. — 2000. — Vol. 320 — P. 1332 — 1334.
- Palit T. K., Miller C. C. Miltenburg D. M. // J Surg Res. — 2000. — Vol. 90. — P. 161 — 165.
- Parle J. V., Franklyn J. A., Cross K. W. et al. // Br J Gen Pract. — 1993. — Vol. 43 — P. 107 — 109.
- Peterson K., Bengtsson C., Lapidus L. et al. // Arch Intern Med. — 1990. — Vol. 150. — P. 2077 — 2081.
- Saravanan P., Chau W.F., Roberts N., et al. // Clin. Endocrinology. — 2002. — Vol. 57 — P. 577 — 585.
- Vanderpump M., Tunbridge W. // Thyroid — 2002. — Vol. 12. — P. 839 — 847.
- Vanderpump M. P., Tunbridge W. M., French J.M., et al. // Clin Endocrinol. — 1995. — Vol. 43. — N 1. — P. 55 — 68.
В. В. Фадеев, доктор медицинских наук, доцент
ММА им. И. М. Сеченова, Москва
Приложения
-
- Профессиональный взгляд на проблему гипотиреоза - Рисунок 1.
Лабораторная диагностика гипотиреоза
-
- Профессиональный взгляд на проблему гипотиреоза - Рисунок 2. Лечение гипотиреоза