Хронические заболевания легких (ХЗЛ) являются актуальной проблемой педиатрии. Это связано со значительной распространенностью этих заболеваний и ранней инвалидизацией больных, страдающих ими. При бронхиальной астме бронхообструктивный синдром (БОС) является ведущим симптомокомплексом, определяющим течение и прогноз заболевания. Но и при ХЗЛ, в основе которых лежат другие причины, БОС представляет собой серьезную проблему. Среди этих состояний можно упомянуть хроническую пневмонию, врожденные пороки развития бронхов, хронический бронхиолит с облитерацией, хронический бронхит, муковисцидоз и др. По данным клинических наблюдений, перечисленные состояния отмечаются у каждого третьего больного с локальным пневмосклерозом и бронхоэктазами (хроническая пневмония), а у детей с врожденными пороками развития легких эти заболевания развиваются еще чаще [7, 9]. Причем за последние 20 лет распространенность этих заболеваний выросла с 5-6 до 35% [1, 7, 9]. Особенностью течения этих болезней является смешанный генез бронхообструктивного синдрома, проявляющегося у больных. С одной стороны, причиной развития БОС становится бронхомаляция, деформации бронхов, скопления вязкого слизистого или гнойного секрета, воспалительный отек слизистой бронхов [1, 7, 8, 9]. С другой стороны, нельзя исключить наличие бронхоспазма, особенно у детей с другими проявлениями аллергических состояний (лекарственная аллергия, аллергический ринит, атопический дерматит) [9]. Сообщается о связи БОС с некоторыми видами патогенной микрофлоры, выделяемой из мокроты или бронхиального секрета, например с Moraxella catarrhalis, грибами Candida [2, 9]. В некоторых случаях БОС расценивается как сопутствующая бронхиальная астма и имеет типичные проявления, характерные для данного заболевания. Однако чаще всего столь яркая и характерная клиническая симптоматика при БОС отсутствует.
В связи с этим лечение больных с ХЗЛ носит комплексный характер и включает применение антибактериальных препаратов, муколитических средств, бронхорасширяющих препаратов и различных методов, улучшающих эвакуацию мокроты.
Антибактериальная терапия проводится в период обострения заболевания. Основанием для назначения антибиотиков является наличие клинических и рентгенологических признаков активности бронхолегочного процесса, а также высев из мокроты патогенной микрофлоры в количестве более 106 микробных тел в 1 мл секрета. Наиболее часто выявляются Streptococcus рneumoniae, Haemophilus influenzae, Moraxеlla catarrhalis как в монокультуре, так и ассоциациях. В связи с этим выбор антибиотика обусловлен чувствительностью флоры к антибиотикам и отсутствием аллергических реакций на препараты данной группы. Наиболее часто используют «защищенные» пенициллины, цефалоспорины второй—четвертой генерации, а у подростков возможно применение и фторхинолонов.
Муколитическая терапия
Современные муколитические средства (см. таблицу 1) эффективны при ХЗЛ, особенно они показаны при интенсивном, приступообразном кашле, когда слизисто-гнойная или гнойная мокрота отходит с трудом. Путь введения лекарственных средств (внутрь, в ингаляциях, эндобронхиально) зависит от степени обструкции бронхиального дерева и возраста ребенка. Следует отметить, что ингаляционный путь введения более эффективен, но требует применения высококачественной ингаляционной техники и тщательной стерилизации используемого оборудования. Наибольший опыт накоплен по применению N-ацетилцистеина: его применяют внутрь в виде таблеток, раствора, а также в ингаляциях в виде 10% раствора по две—четыре ингаляции в день через ультразвуковой или компрессионный ингалятор. Препарат используют для эндобронхиальных инстилляций при бронхоскопии. Ограничивает использование ацетилцистеина опасность развития желудочно-кишечных расстройств при приеме внутрь и усиление БОС при ингаляционном введении. Карбоцистеин обладает отхаркивающим действием и улучшает мукоцилиарный клиренс. Муколитическое действие амброксола превосходит таковое бромгексина, эти препараты также стимулируют выработку сурфактанта. Дорназа альфа используется для ингаляционного и эндобронхиального введения больным с муковисцидозом и другими хроническими заболеваниями легких, протекающими с гнойным эндобронхитом. Препарат может использоваться у детей с первого года жизни.
Муколитические средства на основе травяных отваров, настоев и т. д. могут применяться, при необходимости, в период ремиссии заболевания. При обострении их эффективность представляется сомнительной. Следует также учитывать вероятность развития аллергической реакции, особенно при использовании ингаляций, и невозможность тщательного дозирования лекарства.
Муколитическая терапия должна сопровождаться активной кинезитерапией (лечебная гимнастика, массаж, дренаж), обеспечивающей эффективную эвакуацию секрета из трахеобронхиального дерева. Необходимо также уделять внимание достаточной гидратации больного.
Поскольку кашель является важным защитным механизмом, у этих больных применение противокашлевых препаратов не показано.
Бронхоспазмолитические препараты
Применение этих препаратов является обязательным при БОС у детей с хроническими заболеваниями легких. Клиническая практика показывает, что применение этих лекарственных средств приводит к положительной динамике в состоянии больных, улучшает функциональные показатели легких. Предпочтение отдается симпатомиметикам — β2-агонистам в виде аэрозоля. Используются препараты короткого и пролонгированного действия. Более целесообразным является введение аэрозоля через небулайзер, что обеспечивает лучшее проникновение лекарства в периферические отделы легких у больных с гиперсекрецией в трахеобронхиальном дереве. Применение эуфиллина менее желательно из-за его побочных действий.
В таблице 2 представлены основные лекарственные препараты, используемые в лечении БОС у детей и подростков с хроническими заболеваниями легких.
Учитывая характер течения БОС у детей с ХЗЛ и необходимость длительного применения бронходилятаторов, целесообразным можно считать использование препаратов пролонгированного действия, и в первую очередь форадила (формотерол). Форадил является самым распространенным и хорошо изученным пролонгированным β2-агонистом, представленным сегодня на мировом фармацевтическом рынке. Сообщается о его высокой эффективности у детей с бронхиальной астмой [3, 5, 6, 10, 11, 12]. В последние годы показана его эффективность и при таких состояниях, как хронический бронхит и ХОБЛ [5, 6]. Наряду с бронхорасширяющим эффектом сообщается о его противовоспалительном действии [6, 12]. Поэтому использование препарата у детей с хроническими воспалительными заболеваниями легких и сопутствующим бронхообструктивным синдромом имеет смысл и с точки зрения его бронхорасширяющего эффекта и противовоспалительного эффекта.
Проведенное нами исследование по изучению эффективности форадила у 16 детей с ХЗЛ, протекающими с бронхообструктивным синдромом, показало, что эффект после ингаляции препарата наступает быстро. Уже в течение первых 10 мин был отмечен прирост показателей, свидетельствующих об улучшении бронхиальной проходимости (см. рисунок 1). В дальнейшем эти параметры сохранялись в течение двух недель наблюдения. Изменения всех показателей бронхиальной проходимости после однократного воздействия были высоко значимыми (р < 0,001). При курсовом лечении форадилом максимальный бронхорасширяющий эффект, отмеченный через семь дней, сохранялся и в течение следующей недели лечения (ОФВ1, МОС25, МОС50).
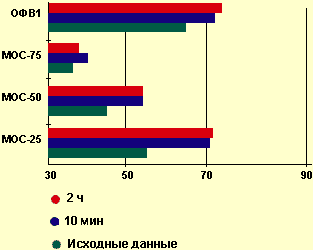 |
| Рисунок 1. Средние показатели ОФВ 1 ,МОС 25, МОС50, МОС75 ( в % к должным величинам) до, через 10 мин и через 2 ч после ингаляции форадила. |
Результаты настоящего исследования подтверждают, что форадил является эффективным бронхорасширяющим препаратом и может использоваться для лечения бронхообструктивного синдрома у детей с хроническими воспалительными заболеваниями легких. Побочных эффектов у препарата выявлено не было.
Лечебная бронхоскопия
Используется при нарушении дренажа бронхиального секрета, недостаточной эффективности кинезитерапии и прогрессирующей дыхательной недостаточности, связанной с обструкцией бронхов вязким секретом. Она не является самостоятельным или приоритетным видом лечения, она оправдана при нарушении оттока мокроты и стойком сохранении гнойного эндобронхита. Методика заключается в аспирации мокроты из бронхов и их промывании физиологическим раствором или растворами муколитиков (ацетилцистеин, дорназа альфа) с последующим местным введением антибиотиков. При серьезной обструкции возможно проведение процедуры бронхоальвеолярного лаважа, т. е. промывания периферических отделов бронхов большим количеством жидкости. Обычно бывает достаточно одной-двух процедур.
Лечебная физкультура
Позиционный дренаж и вибрационный массаж грудной клетки — это основные и высокоэффективные методы ЛФК. Дренаж проводится в положении с опущенным головным концом и поднятой тазовой областью в течение 5—10 мин, когда больной производит кашлевые движения. Это положение обеспечивает отток секрета из наиболее часто поражаемых базальных сегментов легких. Эффективность дренажа возрастает при применении вибромассажа и дыхательных упражнений, сочетающихся с ритмическим сжатием грудной клетки. Дренаж должен проводиться как в периоды обострения, так и в состоянии ремиссии. Детям с хроническими заболеваниями легких ЛФК, а также контролируемые занятия спортом показаны в полном объеме, так как они помогают повысить физическую и умственную работоспособность детей. Ограничением могут служить выраженная дыхательная недостаточность и прогрессирующее «легочное сердце». Полезно использование дыхательных тренажеров, таких, как флаттеры, улучшающих эвакуацию вязкого секрета из бронхиального дерева.
Таким образом, лечение бронхообструктивного синдрома у детей с ХЗЛ является сложной терапевтической проблемой и требует использования комплекса лечебных средств, направленных на все звенья патогенеза, участвующие в формировании и течении этих заболеваний у детей.
Литература
- Болезни органов дыхания у детей // Руководство для врачей под ред. Рачинского С. В., Таточенко В. К. — М.: Медицина, 1987. — 494 с.
- Бринстер А. А. Роль бранхамеллы катаралис в этиологии хронических бронхолегочных заболеваний у детей // Автореф. дисс. канд. мед. наук. — М., 1994. — 18 с.
- Геппе Н. А. Современные представления о тактике лечения бронхиальной астмы у детей. — РМЖ 2002. — Т. 10. — № 7.
- Лукина О. Ф. Функциональная диагностика бронхиальной обструкции у детей. Респираторные заболевания 2002. — № 4. — С. 7-9.
- Княжеская Н. П. Форадил в терапии бронхиальной астмы и ХОБЛ. Атмосфера 2001. –1. – С. 26–28.
- Калманова Е. Н., Айсанов З. Р. Форадил и его место в терапии бронхиальной астмы. — 7 с. Medline.
- Практическая пульмонология детского возраста. // Под ред В. К. Таточенко. — М. — 2001. — 268 с.
- Рачинский С. В., Волков И. К., Симонова О. И. Принципы и стратегия терапии хронических воспалительных бронхолегочных заболеваний у детей // Детский доктор. — 2001. — №2. — С. 63–66.
- Терапевтические подходы к лечению бронхообструктивного синдрома у детей с хроническими заболеваниями легких // Методические рекомендации Правительство Москвы. Комитет Здравоохранения. — М., 1999. Середа Е. В., Рачинский С. В., Волков И. К. и др.
- Огородова Л. М., Петровский Ф. И., Петровская Ю. А. Клиническая фармакология бронхиальной астмы. — М.: Атмосфера, 2002. — 157 с.
- Nielsen K.G., Bisgaard H. Bronchodilatation and bronchoprotection in astmatic prescool children from formoterol administered by mechanically actuated dry-powder inhaler and spacer.Am. J. Respir. Crit. Care Med., Volume 164, Number 2, July 2001, 256–259
- Stelmach I, Gorski P, Jerzynska J, Stelmach W, Majak P, Kuna P. A randomized, double-blind trial of the effect of treatment with formoterol on clinical and inflammatory parameters of asthma in children. Ann Allergy Asthma Immunol 2002 Jul;89(1):67–73
И. К. Волков, доктор медицинских наук, профессор
О. Ф. Лукина, доктор медицинских наук, профессор
И. Д. Фесенко, А. Н. Чахоян
НИИ педиатрии, Научный центр здоровья детей РАМН, Москва









