Анализ научной литературы последних лет, посвященный вопросам диагностической и лечебной тактики при гиперпластических процессах эндометрия в перименопаузальном периоде, а также попытки дифференцированного ведения этой возрастной группы пациенток с атипическими кровянистыми выделениями позволили сформулировать некоторые положения, касающиеся принципов первичной диагностики и критериев, определяющих лечебную тактику, что и было отражено в нашей статье [1].
После выхода статьи к нам стали обращаться практикующие врачи, акушер-гинекологи, которым ежедневно приходится сталкиваться с необходимостью решения целого ряда диагностических и лечебных проблем у пациенток перименопаузального периода. Понимая, сколь велика ответственность перед читателем, мы считаем необходимым вновь вернуться к проблеме гиперпластических процессов эндометрия в перименопаузальном периоде с комментариями основных наших положений.
На самых ранних этапах наших научных исследований одной из главных, и даже приоритетной линии, которой мы придерживались, была онкологическая сторона проблемы. Этот фактор, естественно, ужесточил критерии отбора пациенток на этапе первичной диагностики для последующей нозологической (уточняющей) диагностики. Иными словами, в рамках первичной диагностики ультразвуковые признаки нормы для эндометрия не должны были превышать 7 мм. Все, что превышало эту величину, требовало в последующем морфологической верификации, и при любом варианте гистологически доказанного гиперпластического процесса требовало лечения. Ситуация еще более ужесточалась при неблагоприятном онкоанамнезе или же наличии одного и более факторов риска.
И здесь необходимо вполне откровенно пояснить, что с позиций онкологических «интересов» подобный принцип построения первичной диагностики у пациенток перименопаузального периода является как бы идеалом, который, к сожалению, вряд ли достижим в реальных условиях.
Практика показывает, что на уровне национального здравоохранения, особенно на этапе первичной медико-санитарной помощи, эффективное внедрение каких-либо методов возможно лишь тогда, когда они просты, достаточно информативны (чувствительность высокая, специфичность достаточная), экономически необременительны и, наконец, без особых усилий вписываются в уже сформированную организационную структуру (поликлиника, женская консультация и пр.).
Зададим вопрос: соответствует ли предлагаемая система первичной диагностики гиперпластических процессов эндометрия требованиям, которые выработала ВОЗ применительно к программам скрининга?
В нашем случае ультразвуковой критерий отбора М-эхо, равного 7 мм, привел бы к резкому увеличению числа пациенток, требующих дальнейшей углубленной диагностики, что, естественно, нереализуемо. Не касаясь экономических аспектов этого варианта, дадим наше видение этой проблемы с позиций медицинской целесообразности, где в равной мере учитывался бы не только онкологический ее аспект, но и наиболее быстрое, эффективное и необременительное внедрение данного метода.
Общеизвестно, что перименопауза — наиболее лабильный период в онтогенетическом цикле женщины. Именно в этом возрастном периоде резко возрастает число ановуляторных циклов, в результате чего в интегральной нейроэндокринной системе формируется состояние «хронической гиперэстрогении», что, безусловно, в той или иной степени отражается на тканях-мишенях. С этих позиций в эндометрии, испытывающем излишнее эстрогенное влияние, неминуемо должны индуцироваться различные гиперпластические процессы, что в принципе мы и наблюдаем.
Целесообразно, видимо, признать, что развитие гиперпластических процессов в перименопаузе — это естественное, в определенном смысле нормальное состояние, соответствующее количественному аспекту гормонального гомеостаза.
Не до конца ясны лишь следующие моменты:
1) почему в одних ситуациях гиперплазия имеет онкологическую направленность, прогрессирует, тогда как в других случаях на протяжении длительного времени сохраняется ее морфологическая стабильность?
2) у всех ли пациенток формирование постменопаузальной атрофии сопряжено с этапом гиперпластической трансформации?
3) наконец, каким должен быть критерий излеченности при гиперпластических процессах в перименопаузе?
Несмотря на отсутствие единого взгляда по этим вопросам, сегодня определились наиболее оптимальные пути первичной и уточняющей диагностики при гиперпластических процессах эндометрия и атипических кровотечениях у пациенток перименопаузального периода.
Для нас несомненна приоритетная роль сонографии на этапе первичной диагностики. При этом критерием отбора для последующей морфологической верификации процесса является значение М-эхо, превышающее 9 мм (сонография выполняется в ранней первой фазе цикла).
Последующее обеспечение наиболее эффективной морфологической диагностики сопряжено с интеграцией обзорной (амбулаторной) гистероскопии и прицельной аспирационной биопсии эндометрия (см. рис.). При решении вопроса о необходимости и целесообразности гормональной терапии следует опираться на результаты гистологического исследования. При этом особое внимание следует уделять анализу структурных изменений в эндометрии, а такой признак, как децидуаподобная реакция стромы, свидетельствует о вполне достаточном протективном влиянии прогестерона, что не требует дополнительного терапевтического воздействия.
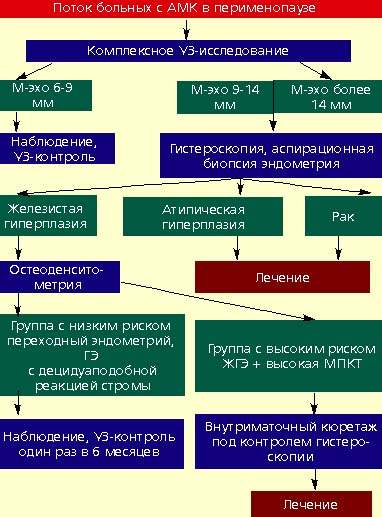 |
| Диагностическая тактика при атипических кровотечениях перименопаузального периода |
Современная практика ведения больных перименопаузального возраста с атипическими маточными кровотечениями сводится к тому, что всем пациенткам на этапе первичной диагностики выполняется выскабливание полости матки и назначается гормональное лечение (чаще всего нарколут, оксипрогестероно-ацетат, в последние годы стал использоваться дюфастон). Мы неоднократно говорили об отрицательных моментах подобного принципа ведения пациенток (необходимость госпитализации, наркоз, невозможность получения материала из труднодоступных для кюретки зон полости матки, что не позволяет своевременно диагностировать начальный этап опухолевого процесса).
Более того, проведенные исследования показали, что в 31% наблюдений при атипических маточных кровотечениях в перименопаузе гормональное лечение не показано и вполне достаточным является адекватная симптоматическая терапия.
Таким образом, для эффективного и вместе с тем дифференцированного ведения пациенток с гиперпластическими процессами эндометрия и антипическими кровотечениями в перименопаузальном периоде требуется пересмотреть традиционные принципы в отношении понимания трактовки патологического процесса в этой возрастной группе и интегрировать сонографию и обзорную гистероскопию с аспирационной биопсией эндометрия на самых ранних этапах диагностического процесса.
Литература
1. Антонова И. Б., Ашрафян Л. А., Титова В. А. Диагностическая и лечебная тактика у пациенток с патологией эндометрия в перименопаузальном периоде // Лечащий врач. 1999. № 10. С. 28-31.










