Ревматоидный артрит (РА) является одним из наиболее распространенных хронических воспалительных заболеваний суставов, частота которого в популяции составляет от 0,3 до 1,5%. Существует ряд причин, обусловливающих высокую медицинскую и социальную значимость РА.
Постоянные боли, прогрессирование деструкции суставов и нарушение функции приводят к ухудшению качества жизни и ранней инвалидизации. В ряде случаев развивается злокачественный вариант течения заболевания с быстрым и множественным поражением суставов, развитием резистентности к проводимой терапии и тяжелыми нарушениями функций внутренних органов. Ревматоидным артритом заболевают лица преимущественно молодого трудоспособного возраста, что является одной из причин существенного экономического ущерба.
Генерализованное аутоиммунное воспаление, свойственное РА, приводит к развитию синовита, разрушению хряща и катаболических нарушений (например, генерализованного остеопороза). При тяжелых формах РА, при неадекватной терапии или при длительном течении иммунокомплексный васкулит вызывает развитие внесуставных или системных проявлений заболевания. К системным проявлениям РА относятся подкожные ревматоидные узелки, лимфаденопатия, сетчатое ливедо, гепатоспленомегалия, полинейропатия, язвы голеней и др. Системные проявления ревматоидного артрита и множественное поражение суставов предопределяют использование всего арсенала противоревматических препаратов и методов терапии. Традиционным подходом к терапии РА является сочетание противовоспалительных препаратов (НПВП или глюкокортикостероидов) и базисных или иммуномодулирующих/иммуносупрессивных агентов (соли золота, сульфасалазин, D-пеницилламин, антималярийные, цитостатические: азатиоприн, хлорбутин, метотрексат, циклофосфан). В последние годы широко используется комбинированная терапия, которая предполагает применение одновременно нескольких базисных препаратов. Но даже самые современные терапевтических программы, включая применение антицитокиновых антител и комбинированной терапии, эффективны не более чем у 50–70% пациентов. Эффект лечения, как правило, не стоек, а ремиссия достигается менее чем у 10% пациентов с серопозитивным РА. Вследствие этого одной из актуальных проблем ревматологии остается разработка новых способов лечения РА, особенно у больных с высокой клиниколабораторной активностью, когда требуется быстрое подавление воспалительного процесса при прогрессировании эрозивных изменений суставов и резистентности к проводимому лечению. Особую, трудноразрешимую проблему представляет собой кортикостероидная зависимость, непереносимость БП и развитие васкулита. Поэтому в последние годы большое внимание уделяется интенсивным методам лечения: различным видам аферезов, большим дозам метотрексата и пульс-терапии (
рис. 1).Одним из перспективных методов лечения больных с рефрактерным РА может быть комбинированное применение плазмафереза и высоких доз метотрексата и метипреда. В этой связи нам представилось целесообразным разработать оптимальную
схему синхронной интенсивной терапии (СИТ) для лечения больных с рефрактерным РА, включающую ПФ, высокие дозы метипреда и МТ.Работа проводилась в клинике Института ревматологии РАМН в 1999-2000 годах. В исследование были включены 19 больных РА, строго соответствующих критериям АСR. У всех 19 больных отмечалась высокая клинико-лабораторная активность, прогрессирование рентгенологических изменений и непереносимость или неэффективность предшествующей базисной терапии; преднизолон до включения в программу получали 7 пациентов в дозе 20-5 мг в сутки, с малым эффектом. Во всех случаях применялись ежемесячно внутрисуставные инъекции кортикостероидов.
У 14 пациентов выявлялись такие системные проявления, как, ревматоидные узелки, лимфаденопатия, лихорадка, сетчатое ливедо, гепатоспленомегалия.
Синхронная программная интенсивная терапия осуществлялась в два этапа. В течение первого этапа пациентам проводили три сеанса плазмафереза с интервалом между процедурами в два-три дня с эксфузией 1200-1500 мл плазмы и синхронным введением 40 мг метотрексата и 250 мг метипреда. Второй этап терапии заключался в проведении плазмафереза с синхронным введением 250 мг метипреда и 40 мг метотрексата один раз в неделю в течение трех последующих недель. После окончания второго этапа агрессивной терапии всем больным назначался метотрексат в дозе 20 мг внутримышечно.
Для оценки клинико-лаборатоных изменений, а также регистрации побочных реакций больным проводилось обследование: до начала терапии, через неделю, через месяц, два месяца, четыре месяца и через год.
Через неделю и месяц терапии у 19 пациентов отмечено быстрое клиническое улучшение, уменьшение выраженности артралгий, исчезновение артритов.
Демонстративными стали изменения показателей воспалительной акстивности: СОЭ и СРБ. У 6 больных уже после недели лечения полностью нормализовалось СОЭ, которое сохранялось в пределах нормы и после месяца проведения терапии. У 7 пациентов показатели СОЭ плавно снижались в течение месяца. Во всей группе наблюдалось и снижение уровня СРБ от высоких показателей в начале исследования до нормальных через неделю и месяц.
Особый интерес представляла динамика системных проявлений. Исчезновение лихорадки и лимфаденопатии отмечено во всех случаях уже через неделю после начала лечения. Ревматоидные узелки исчезли через месяц у 6 больных, уменьшились в размерах у 4. Ливедо сохранялось у 2 больных через неделю и месяц от начала проведения терапии, однако интенсивность его значительно уменьшилась. Определенная положительная динамика наблюдалась у больных с кортикостероидной зависимостью — в течение месяца на фоне интенсивной терапии преднизолон был полностью отменен у 2 пациентов, у 5 суточная доза была снижена. Все больные продолжали получать НПВП, однако их ежедневная доза была уменьшена.
Оценка отдаленных результатов интенсивной терапии проводилась на различных этапах исследования. Годовую контрольную точку миновали 4 больных (3 мужчины и 1 женщина). На момент последнего обследования у этих пациентов наблюдается клинико-лабораторная ремиссия без развития побочных эффектов терапии, больные продолжают получать метотрексат в дозе 20 мг в неделю.
Контрольную точку четыре месяца прошли 9 человек. У 7 пациентов сохранялась положительная динамика суставного синдрома и лабораторных показателей. Отмена МТ из-за развития аллергической реакции зафиксирована у 1 больного. Контрольную точку два месяца миновали 12 больных. Во всех случаях наблюдался отчетливый эффект от проведения терапии.
Несмотря на агрессивность проводимой терапии, побочные эффекты были минимальны и встречались в основном на первом этапе лечения.
В одном случае при проведении плазмафереза возникал озноб, который легко купировался медикаментозными средствами.
В одном случае после внутривенного введения 40 мг метотрексата отмечались явления диспепсии и афтозный стоматит, печеночные ферменты при этом не менялись.
В четырех случаях после процедур отмечалась тошнота, которая проходила к концу дня.
У 5 пациентов через несколько часов или на следующий день наблюдалась кратковременная гиперемия лица и тахикардия.
В одном случае после пятого внутривенного введения метотрексата развился аллергический дерматит. Увеличение трансаминаз наблюдалось у 2 пациенток через два месяца после начала лечения.
Современные варианты лечения РА
В настоящее время по-прежнему идут дискуссии о целесообразности применения ПФ при РА. В середине 70-х годов после публикаций G. Jaffe проводились многочисленные попытки использования ПФ у больных с РА. Применение ПФ не было стандартизовано, обычно проводилось от двух до шести сеансов с удалением как небольшого количества плазмы (600-800 мл), так и значительной ее части (6000 мл) за сеанс. В большинстве случаев эффект наступал быстро, но стойко держался не более одной-трех недель с постепенным развитием обострения. Впоследствии было выявлено, что волна обострения заболевания обусловлена развитием так называемого синдрома рикошета, возникающего в результате увеличения продукции аутоантител в ответ на удаление из циркуляции большого количества иммуноглобулинов, и в их числе ревматоидного фактора и иммунных комплексов.
Проблема развития синдрома рикошета привела исследователей к мысли о необходимости синхронизации (сочетания) ПФ с глюкокортикостероидами или цитостатиками в различных комбинациях. Так, одни исследователи применяли 4 мг дексазона до процедуры, другие вводили внутривенно до 600 мг циклофосфана после каждой процедуры. L. Lepore и др. (1987) проводили три-четыре сеанса плазмафереза при ювениальном РА с системными проявлениями при последующем назначении азатиоприна в течение шести месяцев. Идея синхронного применения ПФ и пульс-терапии ЦТ и КС нашла свое отражение в исследованиях J. O. Schroder и H. H. Euler, которые использовали комбинацию ПФ и циклофосфана у больных СКВ. Единичные случаи успешного сочетания ПФ и ПТ описаны у больных «злокачественным» РА.
Другим направлением стало совершенствование способов экстракорпоральной терапи; создавались фильтрационные системы, обладающие избирательной проницаемостью, способные селективно удалять патологические субстанции. В последние годы для лечения РА широко используется гранулоцитоферез (G 1 column), лейкоцитоферез (Cell sorba), а также различные иммуносорбенты (Prosorba column), что патогенетически обосновано, учитывая активную роль в развитии РА различных цитокинов и других различных медиаторов воспаления и ревматоидного фактора.
Наши данные свидетельствуют о достижении быстрого терапевтического эффекта синхронной иммунотерапии у больных с рефрактерным РА. Так, плазмаферез способствовал подавлению системных проявлений РА, которые обычно обусловлены иммунокомплексным васкулитом, путем выведения из циркуляции ИК, в то время как пульс-терапия метотрексатом и введение метипреда подавляли выработку антител, снижали активность лимфоидных клеток. Наше лечение позволило достичь быстрого и статистически достоверного положительного эффекта. Дальнейшее исследование покажет его длительность, хотя у двоих из десяти пациентов, находящихся под нашим наблюдением в течение года, отмечается клинико-лабораторная ремиссия.
Таким образом, синхронную программную интенсивную терапию можно считать эффективным методом лечения РА, позволяющим добиться быстрого клинического улучшения, особенно при тяжелых вариантах течения болезни с системными проявлениями, резистентностью к основным базисным средствам, кортикостероидной зависимостью. Возможно, применение этой схемы терапии позволит у ряда больных достичь ремиссии заболевания. Поскольку программа находится в процессе разработки, дальнейшее совершенствование ее техники будет способствовать существенному повышению эффективности методов интенсивной терапии.
Показания к назначению интенсивной терапии у больных РА
- Наличие системных проявлений (подкожные ревматоидные узелки, лимфаденопатия, сетчатое ливедо, гепатоспленомегалия, полинейропатия, язвы голеней и др.)
- Для уменьшения стероидозависимости и улучшения качества жизни
- При торпидном течении, неэффективности основных базисных препаратов
- Синдром Стилла, синдром Фелти
Приложения
-
- Интенсивная терапия рефрактерных форм ревматоидного артрита - Врезка 1
Вернуться к статье
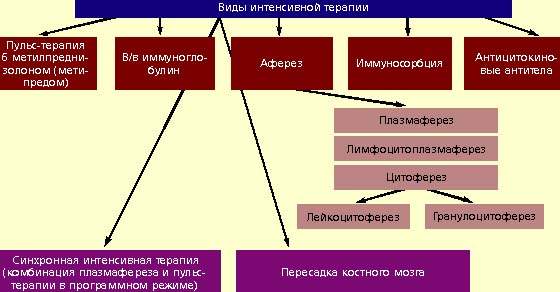
Рисунок 1. Интенсивные методы лечения ревматоидного артрита
Вернуться к статье
-
- Интенсивная терапия рефрактерных форм ревматоидного артрита - Врезка 2
Вернуться к статье
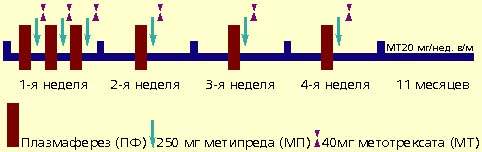
Рисунок 2. Схема проведения синхронной программной интенсивной терапии РА
Вернуться к статье









