С. А. Дегтярева
Центральный НИИ туберкулеза РАМН, Москва
Являясь частым осложнением большинства хронических заболеваний легких, особенно таких как туберкулез и хронические обструктивные болезни легких (ХОБЛ), хроническое легочное сердце (ХЛС) по распространенности и частоте летальных исходов в последние годы вышло на один уровень с заболеваниями сердца другой этиологии и занимает третье место после острого инфаркта миокарда и гипертонической болезни.
Ухудшение экологической и социально-экономической обстановки в России за последние годы привело к резкому увеличению числа больных хроническими обструктивными заболеваниями легких до 16-17 млн. и туберкулезом легких до 2,228 млн. человек.
Для системы здравоохранения это означает выделение значительных ресурсов на оказание амбулаторно-поликлинической и стационарной помощи. Для самих же пациентов ХЛС не только оборачивается дополнительными расходами, но и негативно влияет на качество жизни: ухудшается самочувствие, снижается работоспособность, наступает ранняя инвалидизация, человек пребывает в постоянном страхе за свою жизнь. Недостаточная эффективность известных способов лечения ХЛС диктует необходимость поиска новых подходов к этой проблеме.
В последнее десятилетие появились новые данные о патогенезе ХЛС, которые свидетельствуют о роли ренин-ангиотензин-альдостероновой системы (РААС) и эндотелия легочных сосудов в формировании легочной гипертензии, сердечной недостаточности и изменениях легочного кровообращения при ХЛС.
Известно, что эндотелий легких метаболизирует вазоактивные вещества (ангиотензин-1, биогенные амины, брадикинин и др.), эндотелий сосудов легких продуцирует вазодилатирующие субстанции, в том числе эндотелий-релаксирующий фактор (ЭРФ), которому принадлежит основная роль в процессах вазодилатации. АПФ продуцируется эндотелиальными клетками сосудов.
Установлено, что уровень ангиотензин-превращающего фермента (АПФ) и компонентов РААС коррелирует со степенью гипоксии, а декомпенсированное легочное сердце и дыхательная недостаточность сопровождаются у части больных увеличением активности РААС, причем нарастают как плазменные, так и тканевые компоненты.
Ингибиторы АПФ являются патогенетическим средством лечения ХЛС. Помимо контроля за продукцией ангиотензина-2 из ангиотензина-1 АПФ, как один из ферментов, ответствен за деградацию брадикинина. Брадикинин не только является прямым вазодилататором, но и способствует освобождению из эндотелиальных клеток таких дилататоров, как ЭРФ и простагландины. Открытие тканевых ренин-ангиотензиновых систем показало, что хронический гипотензивный эффект ингибиторов АПФ связан с ингибированием не АПФ плазмы крови, а локально продуцируемого тканевого АПФ. Хотя многочисленные исследования подтверждают эффективность применения ингибиторов АПФ, низкий процент побочных эффектов, обеспечение высокого качества жизни с васкуло-, кардио- и ренопротективным действием, снижение частоты сердечно-сосудистых осложнений и увеличение продолжительности жизни больных, — в лечении ХЛС эти препараты пока не нашли должного места. Приводимые в литературе данные о дозировках, длительности курсов достаточно противоречивы.
В настоящем исследовании проводилась оценка эффективности длительного, непрерывного применения одного из ингибиторов АПФ — эналаприла малеата в комплексной терапии больных с хроническим легочным сердцем.
В нем участвовало 76 больных ХОБЛ и туберкулезом легких в сочетании с ХОБ. У всех больных заболевание осложнилось формированием ХЛС, которое диагностировалось на основании клинико-лабораторных исследований и повышения давления в легочной артерии выше 30 мм рт. ст.
Период наблюдения составил 12 месяцев, в течение которого 56 больным основной группы назначался энам в средней дозе 20 мг в сутки с постепенным снижением по мере нормализации артериального давления до 5 мг в сутки.
Возраст больных колебался от 24 до 76 лет. 54,3% имели сопутствующее заболевание — артериальную гипертензию. Все пациенты получали общепринятую базисную терапию, включающую глюкокортикоиды, β-агонисты, метилксантины, холинолитики. Больным туберкулезом проводилась противотуберкулезная химиотерапия и лечение сопутствующих заболеваний.
Предварительное обследование по разработанной схеме предусматривало изучение анамнеза, жалоб, лабораторных исследований, рентгенографии, ЭКГ, функции внешнего дыхания (ФВД), эходопплеркардиографии (ЭХО ДКГ).
Результаты врачебного клинического мониторинга оценивались по четырехбалльной шкале. На стационарном этапе наблюдение осуществлялось ежедневно, затем каждые три месяца больной вызывался для контрольного исследования.
Нами были разработаны дневники наблюдения, в которых пациенты ежедневно по четырехбалльной шкале отмечали выраженность клинических симптомов болезни, таких как кашель, одышка, количество приступов удушья, переносимость физической нагрузки, ночной сон, отеки, скоростные показатели выдоха (ОФВ) посредством пикфлоуметрии.
В стационаре диагностическое исследование ФВД проводилось посредством анализа кривой поток — объем форсированного выдоха, спирографии и определения парциального давления кислорода и углекислоты в артериолизованной крови. У всех больных оценивалось состояние левого и правого желудочков методом эхокардиографии при помощи эхотомографа LSC-7000 фирмы Piker International (США) с электронным датчиком частотой 3,5 МГц по общепринятой методике Н. Н. Мухармлямова и Ю. Н. Белянкова (1974). Импульсная эходопплерография (ЭХО ДКГ) выполнялась на том же аппарате с углом сканирования 90° в положении больного лежа на спине или на левом боку из стандартного парастернального доступа.
Определялись следующие параметры: давление в легочной артерии, диастолический размер правого желудочка, толщина межжелудочковой перегородки. Показатели центральной гемодинамики (фракция выброса, ударный объем, минутный объем) рассчитывались по общепринятым формулам.
Все больные и основной и контрольной групп были обследованы для определения показаний к назначению энама. Показанием к назначению препарата было наличие у больных повышенного давления в легочной артерии выше 30 мм рт. ст. Для отбора в контрольную группу этот показатель также служил критерием.
Эффективность проводимой терапии оценивалась на основании ежедневного врачебного наблюдения в стационаре и специально разработанных дневников наблюдения, которые велись больными на стационарном и амбулаторном этапах.
Полное инструментальное обследование проводилось после 3, 6, 9 и 12 месяцев непрерывного приема энама. Клиническое улучшение у подавляющего большинства больных отмечалось уже к концу первого месяца, то есть на стационарном этапе наблюдения. Практически все больные переносили препарат хорошо, однако у четырех (7,4%) появился кашель и у одного — выраженная гипотония, из-за чего данная методика была отменена. Появившийся на амбулаторном этапе кашель был сигналом для уменьшения дозы препарата, после чего эти явления обычно исчезали. Исследование функции почек и уровня креатинина не выявило нарушений ни у одного больного.
В результате 12-месячного приема препарата было установлено, что за время непрерывного приема энама у 42 (75,7%) больных кашель и одышка уменьшились с 4 до 1 и 2,2 балла соответственно. У 94% пациентов с артериальной гипертензией нормализовалось артериальное давление, увеличилась толерантность к физической нагрузке, улучшился ночной сон. У двух больных с артериальной гипертензией на стационарном этапе не было установлено гипотензивного эффекта энама и препарат был заменен.
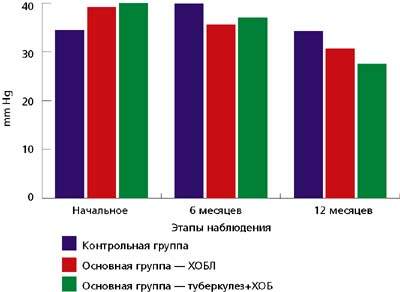 |
| Динамика давления в легочной артерии |
Особого внимания заслуживают результаты, подтверждающие способность ингибиторов АПФ снижать давление в легочной артерии. В результате 12-месячного применения эналаприла давление в легочной артерии снизилось в основных группах наблюдения с 39,8±1,6 до 37,0±3,4 и с 34,2±1,9 до 27,6±0,5 мм рт. ст., тогда как в контрольной группе отмечается тенденция к дальнейшему нарастанию его значений ( см. рис.). Исследование величины правого желудочка сердца свидетельствует о достоверном уменьшении его размера в основных группах за 12 месяцев непрерывного приема эналаприла с 3,16±0,05 до 2,97±0,19. Толщина межжелудочковой перегородки также уменьшилась в основных группах наблюдения с 0,85±0,04 до 0,76±0,07 и с 0,78±0,06 до 0,7±0,1, что свидетельствует о ремоделирующем влиянии энама на миокард правого желудочка сердца.
Нами были проанализированы показатели функции внешнего дыхания по данным ОФВ1. В основных группах они увеличились с 39,44±5,85 до 56,22±6,61% и с 62,0±7,6 до 71,42+8,1. Меньший прирост наблюдался в контрольной группе — от 72,0±16,1 до 77,33±11,2%, хотя все больные получали одинаковую базисную терапию. Это свидетельствует об отсутствии отрицательного влияния препарата на функциональное состояние легких.
Таким образом, 12-месячное непрерывное применение эналаприла два раза в сутки в комплексной терапии ХЛС у больных ХОБЛ и туберкулезом легких можно считать эффективным и безопасным. Оно приводит к нормализации артериального давления, снижению легочной гипертензии, оказывает ремоделирующее действие на миокард правого желудочка сердца (уменьшение размеров и толщины его стенки), улучшает качество жизни больных.
Энам фирмы «Д-р Реддис лабораторис ЛТД» по сравнению с аналогичными лекарственными средствами этой группы является не только эффективным, но и сравнительно недорогим препаратом, что зачастую является решающим фактором для больного.











