Каковы наиболее частые осложнения после пневмонии?
Что такое электрохимическая технология?
 |
Пневмонэктомия разрабатывается и применяется около 60 лет и составляет 40-70% всех радикальных операций при раке легкого, 20-35% при распространенном деструктивном туберкулезе, 55-57% при распространенной гангрене легкого. Первую успешную пневмонэктомию произвел в 1931 году Ниссен при процессе нагноения в легком. В 1937 году Ринхофф впервые сделал пневмонэктомию с раздельной обработкой корня. В России успешная пневмонэктомия была произведена в 1946 году В. Н. Шамовым при бронхоэктазах и А. Н. Бакулевым при раке легкого.
Осложнения составляют 20-25%, летальность — 8-9%, так как оперативное вмешательство проводится у больных, как правило ослабленных раковой и гнойной интоксикацией на фоне снижения иммунологической реактивности и регенеративных процессов. Основная причина острых нарушений внешнего дыхания, газообмена и гемодинамики, развития аспирационной пневмонии единственного легкого, эмпиемы плевральной полости и аррозионного кровотечения — бронхоплевральные свищи. Частота их возникновения, составлявшая 100% при использовании во время резекции общей лигатуры корня, снизилась до 50% в результате внедрения турникетного метода, а затем до 11,5% благодаря применению способа раздельной обработки элементов корня [1].
В клинике различают первичную (ПНКБ) и вторичную (ВНКБ) несостоятельность культи бронха.
Профилактика и лечение несостоятельности культи бронха и бронхоплевральных свищей после пневмонэктомии у онкологических больных — особая проблема. При пневмонэктомиях по поводу рака легкого общепринятым способом раздельной обработки частота возникновения бронхоплевральных свищей может достигнуть 19,2%.
Несостоятельность культи главного бронха — наиболее тяжелое послеоперационное осложнение, при котором летальность достигает 50-70% [3], и прежде всего потому, что дыхательная недостаточность, в основном из-за шунтирования воздуха через фистулу культи бронха, проявляется на фоне тяжелого состояния больного, которое обусловлено исходным заболеванием и гнойной интоксикацией.
Эмпиемы с бронхоплевральными свищами после пневмонэктомии при различных заболеваниях возникают в 2-17%, без свища — в 3-13% случаев.
Причины несостоятельности культи бронха |
|
ПНКБ возникает вследствие нарушений условий, необходимых для заживления ран первичным натяжением, — это раздавливание бронха браншами сшивающего аппарата, некачественное прошивание культи отдельными танталовыми скобками [5], дополнительное наложение частых швов на поврежденный участок, приводящее к нарушению кровоснабжения культи бронха и провоцируещее повторную несостоятельность. Кровоснабжение тканей культи нарушается при выделении бронха из клетчатки корня, в которой проходят бронхиальные сосуды; проведение швов через слизистые оболочки и просвет бронха способствует инфицированию тканей раны; пересечение вблизи бифуркации, где выражена ригидность хрящевого каркаса, вызывает прорезывание краев раны швами. ВНКБ зависит от таких осложнений послеоперационного периода, как внутриплевральное кровотечение, ателектазы и замедленное расправление паренхимы в контрлатеральном легком, нагноение раны. Этим обусловлено развитие вторичных осложнений — пневмонии оставшегося легкого, формирования остаточных полостей и др., которые служат причиной еще более тяжелых осложнений — эмпиемы плевры, абсцедирования контрлатерального легкого. Они, в свою очередь, ведут к ВНКБ и образованию бронхоплевральных свищей [1]. |
Частота бронхоплевральных свищей после пневмонэктомии по поводу туберкулеза достигает 35%, бронхолегочного рака — 30%, хронических гнойных заболеваний — 32% [7].
Таким образом, профилактика несостоятельности культи бронха после пневмонэктомии остается одной из сложнейших задач легочной хирургии [5; 10].
Внедрение в оперативную бронхопульмонологию методов лечебной бронхоскопии и оперативной торакоскопии, появление клеевых композиций и пластических материалов способствует дальнейшему поиску новых технологий закрытия бронхоплевральных свищей [4].
Несостоятельность культи бронха — первичный дефект в области швов культи, который, если не закрывается в ближайшее время, в дальнейшем ведет, как правило, к формированию бронхоплеврального свища [9]. По данным И. С. Колесникова, говорить о бронхоплевральном свище можно через две-три недели после возникновения несостоятельности швов бронха. В зависимости от величины свища Е. А. Вагнер с соавторами [4] разделяют несостоятельность культи главного бронха на три степени: I — диаметр свища до 0,4 см, II — диаметр свища до 1 см, III — диаметр свища более 1 см и полное расхождение стенок бронха. Наряду с принятым в литературе разделением несостоятельности культи бронха на первичную и вторичную эти авторы дополнительно выделили раннюю — до 20-х суток, и позднюю — после 20-х суток после пневмонэктомии с учетом состояния плевральной полости. При ранней несостоятельности культи бронха II степени или ее полном расхождении в условиях развивающейся эмпиемы плевры необходимо стремиться, по мнению авторов, к временной окклюзии культи аллообтураторами из поролона, чтобы, прежде всего, вывести больного из критического состояния. Обязательным условием успешного закрытия свищевого хода является эффективная санация остаточной полости в плевре. Принято считать, что шовные лигатуры и скобки, оставшиеся в культе бронха, мешают заживлению свища, и их рекомендуют удалять. Опыт показывает, что каутеризационная терапия химическими веществами и электрическим током, а также адгезивное лечение с использованием клеевых основ и различных пластических материалов (полиакриламид, гель, спонгостан, коллаген) эффективны при свищах, наибольший диаметр которых не превышает 0,4 см..
Проводя поиск оптимального моделирования электрохимического окисления токсических компонентов крови, исследователи остановились на методе непрямого электрохимического окисления, при котором кровь не вступает в непосредственный контакт с электрохимической системой. Электролизу подвергается раствор переносчика активного кислорода, который в дальнейшем вводится в полости или сосудистое русло больного. В качестве наиболее удобных переносчиков атомарного кислорода предложены различные модификации изотонического раствора хлорида натрия, в котором при электролизе происходит накопление активного кислорода в составе гипохлорита натрия (NaClO), а при озонировании — в составе озона (О3). Механизм антимикробного действия гипохлорита окончательно не выяснен, хотя многие исследователи полагают, что именно окисление сульфгидрильных групп в ферментах с помощью хлора приводит к гибели клеток. Наличие же следов активного хлора является причиной протекания в микробной клетке процессов хлорирования амино- и иминогрупп протоплазмы, что вызывает нарушения деятельности ферментов, катализирующих окислительно-восстановительные процессы в бактериальной клетке. Э. А. Петросян [11], изучив влияние гипохлорита натрия на грамположительную и грамотрицательную флору, установил два механизма антибактериального эффекта. Один из них связан с увеличением К+-ионной проницаемости (утечка клеточного К+) за счет нарушения целостности липидных мембран вследствие перекисного окисления липидов, а другой — с нарушением липидно-белкового взаимодействия. О. М. Панасенко и соавторы достоверно подтвердили, что NaClO способен окислять липиды в составе липопротеидов по свободнорадикальному механизму.
Анализ физико-химического состояния изотонического раствора NaCl, обработанного озоном, проведенный с помощью методов электронного парамагнитного резонанса и хемилюминесценции, показал, что в водных средах озон распадается с образованием свободных радикалов. В озонированном физиологическом растворе рекомбинация свободных радикалов с максимумом свечения 0,65 мВ завершается за 10 минут, что лимитирует время использования готового препарата. Полученные результаты позволяют предположить инициирование лечебного эффекта озонированных растворов как озоном, так и свободными радикалами. Ввиду высокой реакционной способности О3 и плотной упаковки липидов и белков в биомембранах, именно плазматические мембраны выступают в роли основной мишени биологического действия озона (и активных форм кислорода) на клетку. Изменения физического и структурного состояния мембран бактериальных клеток, обеспечивающие бактерицидный эффект, связаны с окислительной деструкцией липидов (накопление лизофосфатов, окисленных стеринов и свободных жирных кислот, неодинаковые уровни дискриминации различных классов фосфолипидов), и белков (ковалентные межбелковые сшивки, окисление тиоловых групп и триптофанов) [6].
Перечисленные выше свойства раствора гипохлорита натрия и озонированного изотонического раствора NaCl обеспечили достоверный бактерицидный, антипротозойный, фунгицидный, вирицидный и фибринолитический эффекты, что послужило основанием для их применения в различных разделах гнойной хирургии: в комплексном лечении распространенного перитонита, остеомиелита, фолликулярной и лакунарной ангины, гнойных ран, промывании полостей абсцессов, плевральной полости и др. [8].
Снижение токсичности продуктов перекисного окисления (в частности, малонового диальдегида), которые подвергаются инактивации анионом ClO- (14), и однонаправленность механизма действия указанных растворов — переносчиков атомарного кислорода послужили нам обоснованием использования варианта комбинированной электрохимической технологии с применением NaClO и О3.
Приводим клиническое наблюдение лечения множественных бронхоплевральных свищей культи правого главного бронха I-III степени после расширенной пневмонэктомии по поводу рака легкого с использованием комбинированной электрохимической технологии — эндоплевробронхиальной гипохлорит- и озонотерапии.
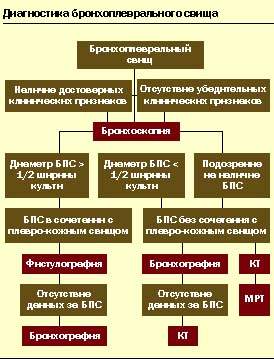
Диагностический поиск у нашего пациента проводился согласно предложенному Прилуцкой М. А. [12] диагностическому алгоритму при обследовании больных с бронхоплевральным свищем (см. схему).
Приведенное наблюдение свидетельствует о целесообразности и эффективности длительного амбулаторного лечения бронхоплеврального свища культи главного бронха III степени после пневмонэктомии справа на фоне аэробной эмпиемы плевры. Его закрытие возможно и без выполнения радикальной (реконструктивной) операции. На первом этапе в стационаре хирургическим путем возможна ликвидация источника эндогенной интоксикации при посредстве ирригационно-эвакуационного дренирования плевральной полости с использованием раствора NaClO и санация бронхиального дерева озонированным изотоническим раствором NaCl. Это позволяет стабилизировать состояние больного, уменьшить диаметр свищевого хода и на втором этапе амбулаторно добиться окклюзии бронхоплеврального свища путем эндоплевробронхиального использования в лечении комбинированной электрохимической технологии и каутеризационной терапии химическим агентом при полном сохранении трудоспособности больного.
Литература1. Биргин С. Х. Профилактика несостоятельности культи бронха и бронхиальных свищей после резекции легких при гнойных заболеваниях // Гнойные заболевания легких: республиканский сборник научных трудов / Под ред. проф. Ю. А. Муромского и проф. А. М. Сазонова. М.: МОНИКИ им. М. Ф. Владимирского, 1987, с. 44-52.
2. Вагнер Е. А. с соавт. Реторакотомии и повторные операции на легких // Вест. хир. №3. 1992. С. 321-327.
3. Вагнер Е. А., Субботин В. М., Кубариков А. П // Грудная хир. 1981. № 2. С. 46-50.
4. Вагнер Е. А., Субботин В. М., Маковеев В. И., Перепелицин В. Н., Логинова В. И. // Груд. и серд.-сосуд. хир. 1990. № 2. С. 46.
5. Жаров В. В., Андрющенко В. В., Моисеев П. И. Способ коррекции негерметичности швов культи главного бронха // Здравоохранение Беларуси. 1995. № 6. С. 45.
6. Иванова И. П., Конторщикова К. П. Физико-химические свойства озонированных растворов. — В кн.: Озон в биологии и медицине: Тез. докл. Нижний Новгород, 1995, с. 10-11.
7. Куницын А. Г., Усков Д. А. Сравнительная характеристика некоторых способов укрепления культи бронха после пневмонэктомии по поводу бронхолегочного рака // Груд. и серд.-сосуд. хир. 1994. № 6. С. 61-62.
8. Мартынов А. К., Ушаков Т. А., Ахметжанов Р. Г. // Электрохимические методы в медицине. Дагомыс, 1991. С. 14-16.
9. Муромский Ю. А. Бронхиальные свищи после резекции легких и их клиническое течение // Вест. хир. 1959. № 1. С. 69-76. М., 1963, С. 38-41.
10. Перельман М. И., Амбатьелло Г. Н. // Хирургия. 1983. № 5. С. 83-85.
11. Петросян Э. А. Патогенетические принципы и обоснование лечения гнойно-хирургической инфекции методом непрямого электрохимического окисления: Дис. ... д-ра мед. наук. Л., 1991.
12. Прилуцкая М. А. Компьютерно-томографическая оценка оперированного гемиторакса после пневмонэктомии: Автореф. дис. ... канд. мед. наук. М., 1997.
Случай из клинической практики
Больному А., 60 лет, 5.03.98 г. по поводу центрального рака правого легкого (рис. 1) выполнена расширенная комбинированная пневмонэктомия справа (резекция костальной плевры, блуждающего нерва) с раздельной обработкой элементов корня легкого. Культя бронха сформирована аппаратом типа УО-30, наложены дополнительно укрепляющие швы. В поздние сроки после операции, 29.06.98 г., диагностирована хроническая эмпиема плевры (рис. 2), больной госпитализирован. При поступлении состояние средней тяжести, гнойная интоксикация, признаки дыхательной недостаточности II cтепени. Кожные покровы бледные, видимые слизистые несколько цианотичны. Появление одышки после легкого физического напряжения с увеличением частоты дыханий до 30 в минуту и медленным восстановлением. Пульс до 105 ударов в минуту, артериальное давление 120/70 мм. рт. ст.
А |
Б |
| Рисунок 1. Рентгенограммы органов грудной клетки в прямой (А) и правой боковой (Б) проекциях. Определяется периферический рак VI сегмента нижней доли правого легкого с централизацией | |
А |
Б |
| Рисунок 2. Рентгенограмма органов грудной клетки в прямой проекции (А) через 3,5 месяца после правосторонней пульмонэктомии. В правой половине грудной клетки выявляется большая полость эмпиемы с широким горизонтальным уровнем по верхнему краю IV ребра (счет по передним отрезкам). При КТ (Б), выполненной в те же сроки, культя правого главного бронха имеет сообщение с правой плевральной полостью диаметром 1,2 см (стрелка), что свидетельствует о наличии бронхоплеврального свища | |
А |
Б |
В |
Г |
| Рисунок 3. При контрольной КТ (А) отмечаются признаки герметичности культи правого главного бронха (стрелка), количество жидкости в остаточной полости значительно уменьшилось. При селективной бронхографии (Б) контрастное вещество в остаточную полость не поступает, туго выполняя культю правого главного бронха. Признаки герметичности культи подтверждены при МРТ средостения в режиме Т1-взвешенных изображений (В; стрелка) и при КТ-бронхографии (Г; стрелка) в зоне определяемого ранее свища выявлено выраженное утолщение задних отделов культи бронха | |
Плевральная полость дренирована, эвакуировано 300 мл сливкообразного гноя, в котором верифицирована аэробная неспорообразующая микрофлора. В качестве респираторной поддержки при первых лечебных и оперативных бронхологических пособиях применяли неинвазивную вспомогательную вентиляцию легких (НВВЛ) аппаратом Quantum-PSV (Health-Dyne International, USA). НВВЛ проводили воздушно-кислородной смесью (скорость потока 5 л/мин., FiO2 26-30%) в течение двух часов: до, во время и после фибробронхоскопии под местной анестезией. Задаваемые значения давления на вдохе (IPAP — 8 см вод. ст.) и на выдохе (EPAP — 2 см вод. ст.) подбирали по достижению состояния комфорта, отсутствия сопротивления вентилятору, а также скорости нарастания значений парциального давления кислорода в артериальной крови.
При фибробронхоскопии обнаружены множественные бронхоплевральные свищи культи правого главного бронха I-III степени: в двух местах медиального угла линии резекции видны танталовые скобки с локальным диастазом стенок бронха в области микрофистул до 0,1-0,2 cм, а латерально — устье свищевого хода до 1,2 см в диаметре, где видны вышедшие в просвет лигатуры. В левом легком признаки гнойного эндобронхита III степени активности воспаления: слизистая резко гиперемирована, отечна до полной сглаженности межхрящевых промежутков и уменьшения калибра бронхов, секрет гнойный до 2 мл, шпоры сегментарных бронхов закруглены, устья уменьшены, сосудистый рисунок стерт, контактная кровоточивость выражена. Выполнена бронхоаспирация с восстановлением бронхиальной проходимости и санацией бронхиального дерева озонированным изотоническим раствором NaCl (доза О3=4000 мкг/л).
C учетом того что тяжесть состояния больного обусловлена интоксикацией, решено продолжить курс лечебно-санационных бронхологических пособий с ирригационно-эвакуационной санацией плевральной полости озонированным изотоническим раствором NaCl (4000 мкг/л О3) эндобронхиально и раствором NaClO (650 мг/л) эндоплеврально. После проведенного курса указанной эндоплевробронхиальной терапии, состоявшего из шести бронхологических пособий (два раза в неделю) и ежедневного двукратного промывания плевральной полости (утро, вечер), явления гнойной интоксикации были полностью купированы. Однако незначительные признаки инфекции нижних дыхательных путей оставались — в бронхиальном секрете при микробиологическом исследовании высевалась Klebsiella pneumoniae в титре 102 в 1 мл биосреды. 1.09.98 г. при бронхологическом пособии хирургическим аппаратом BF-TX20 полностью удалены оставшиеся лигатуры и скрепки, а в плевральной полости оперированного гемиторакса трансторакально оставлен катетер Фоллея. В результате проведенного лечения, включавшего местное использование 3-12%-ного раствора AgNO3, за этот период основное свищевое отверстие в культе правого главного бронха уменьшилось до 0,4 см при полной окклюзии других микрофистул. 04.09.98 г. пациент в удовлетворительном состоянии выписан из стационара и переведен на амбулаторное долечивание в Центр амбулаторной хирургии (ЦАХ) МЦ (в прежнем режиме местной гипохлорит- и озонотерапии с дополнительным каутеризационным эндобронхиальным воздействием 3-12%-ного раствора AgNO3 на просвет и область устья свищевого хода). С момента перевода в ЦАХ МЦ больной приступил к активной трудовой деятельности.
Через пять месяцев амбулаторного лечения в ЦАХ МЦ самочувствие его значительно улучшилось: купирован кашель, при попытке спровоцированного откашливания отделяются единичные мазки слизистой мокроты, симптомов дыхательной недостаточности нет. При контрольном рентгенологическом исследовании, КТ (рис. 3) и фибробронхоскопии от 30.12.98 г. установлено, что культя овальной формы, глубина ее не превышает 1/2 диаметра устья правого главного бронха. Грануляций, отека, гиперемии, переломов хрящей и деформации устья главного бронха нет. Место устья свищевого хода приобрело конусообразную форму до 0,2 см в диаметре и с признаками окклюзии: водная проба на герметичность отрицательная. Эндоскопические признаки воспаления слизистой бронхиального дерева левого легкого отсутствуют. При посеве и газожидкостной хроматографии бронхиального секрета и содержимого плевральной полости метаболитов аэробов и анаэробов не обнаружено. 31.12.98 г. катетер Фоллея удален. При контрольной магнитно-резонансной томографии (МРТ) правого гемиторакса через четыре месяца: правая плевральная полость однородно затемнена, органы средостения смещены вправо, левое легочное поле компенсаторно расширено, удовлетворительной прозрачности. Культя правого главного бронха состоятельна.









