 |
| Рисунок 1. Общее количество операций неуклонно возрастало |
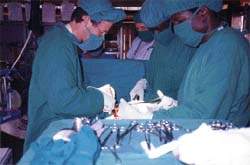
С декабря 1994 по февраль 1997 года мне довелось работать в полевом хирургическом госпитале, развернутом в Бенако в первые дни катастрофы Немецким Красным Крестом и Международной федерацией Красного Креста. К этому времени в районе Нгары образовался конгломерат из нескольких лагерей с сетью первичных больниц. В их функции входили проведение консультативных приемов, амбулаторная помощь, госпитализация и лечение легких больных, вакцинация, прием нормальных родов. Все хирургические больные, а также сложные и тяжелые больные другого профиля направлялись в больницу Красного Креста. Медицинские учреждения Танзании были практически недоступны для беженцев, которым не разрешалось свободное перемещение вне лагеря.
На первых порах больница на 80 коек была развернута в палатках и состояла из приемно-сортировочного отделения, трех палат, оперблока, перевязочной, родильного отделения, изолятора, лаборатории, стерилизационной, аптеки и обширной хозяйственной территории со всей необходимой инфраструктурой. Со временем госпиталь был переведен в здания, сооруженные по местной традиционной технологии (из дерева и глины) и расширен до 140 коек. Состав медицинской бригады постоянно менялся и в среднем включал в себя трех врачей, пять — семь медицинских ассистентов (фельдшеров с правом ведения больных), 14 — 18 медицинских сестер и многочисленный вспомогательный персонал. Медикаменты и перевязочный материал регулярно доставлялись из Найроби (Кения) на самолете. Список лекарств был строго регламентирован в соответствии со стандартами ВОЗ.
Оказание адекватной медицинской помощи экстренным больным являлось приоритетом в работе госпиталя. Если говорить о всей системе здравоохранения для беженцев, то главные усилия направлялись на предупреждение инфекционных заболеваний.
 |
| Рисунок 2. Значительную часть работы состовляли гинекологические операции и акушерские пособия |
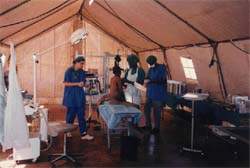
К сожалению, предотвратить вспышки эпидемий не удалось. В конце декабря 1994 года в больницу стали поступать первые больные холерой. Лабораторный анализ выявил вибрион, устойчивый к тетрациклину и чувствительный к неграму. На выбранной заранее территории, примыкающей к госпиталю, был развернут изолятор на 40 коек, выделена отдельная медицинская бригада. Лечение, проводимое по рекомендациям ВОЗ, дало хорошие результаты. Среди 87 госпитализированных пациентов летальных исходов зарегистрировано не было. Тем не менее следует отметить, что вопрос быстрого налаживания парентеральной регидратации в условиях массового поступления больных и ограниченного медперсонала имел особую остроту. Пунктирование периферических вен у истощенных детей в состоянии гиповолемического шока — непростая манипуляция. Даже в случае правильного положения иглы в просвете сосуда кровь в катетере не появлялась из-за высокой вязкости и низкого давления. Интраперитонеальное введение жидкости нами не применялось, хотя существует мнение об эффективности и несложности этого метода регидратации.
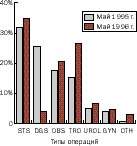 |
| Типы хирургических вмешательств. Госпиталь Бенако, Танзания STS — хирургическое лечение ран DGS — абдоминальная хирургия OBS — акушерские операции TRO — травмы костей, остеомиелит UROL — урология GIN — гинекология OTH — другие |
Быстрое нарастание эпидемии потребовало экстренного развертывания отдельного, более крупного специализированного госпиталя («Врачи без границ», Испания), что позволило закрыть временный изолятор в больнице Красного Креста.
Между тем мобильный завод по выпуску очищенной воды с трудом справлялся с потребностями лагеря, обеспечивая 5 — 6 л на человека в сутки. Запасы воды из озера, питающего очистные сооружения, стремительно уменьшались. Надежды на улучшение ситуации с началом сезона дождей не оправдались. Многие беженцы стали использовать воду из мелких ручьев и луж, а выдаваемую им норму чистой води — продавать на стихийно возникшем рынке.
С сильными дождями в Бенако распространился брюшной тиф и амебиаз (Entamoeba histolytica). Резко возросло количество больных тропической малярией (Plasmodium falciparum) и пневмонией, особенно среди детей. Практически ежедневно в госпиталь прибывали тяжелые больные с перитонитом и кишечной непроходимостью — последствиями брюшнотифозных перфораций тонкой кишки. К сожалению, больные нередко поступали на вторые-третьи сутки с момента развития перитонита, что ухудшало прогноз. Хирургическое лечение заключалось в проведении срединной лапаротомии, декомпрессии тонкой кишки через имеющееся перфорационное отверстие, ушивание дефекта кишки и укрепление сомнительных участков, массивном лаваже брюшной полости и дренировании малого таза широкой силиконовой трубкой. С первых суток стимулировалась перистальтика кишечника, пациент максимально активизировался. Хлорамфеникол (50 мг/сутки) в первые сутки назначался внутривенно. При необходимости резекции участка тонкой кишки с несколькими перфорациями накладывался прямой двухрядный анастомоз независимо от выраженности перитонита. Выведение энтеростомы резко ухудшало прогноз, особенно у детей. Следует заметить, что в стационарном списке ВОЗ отсутствуют растворы для парентерального питания. При наличии межпетлевых и субдиафрагмальных абсцессов брюшная стенка не ушивалась, и в послеоперационном периоде выполнялись плановые ревизии и санации брюшной полости. Лапаростомия была эффективна примерно в 50% случаев.
 |
| Рисунок 3. Условия лечения в полевом госпитале вполне удовлетворительны |
Амебиаз чаще всего проявлялся в виде абсцессов печени. Хирургическая тактика при этой патологии была максимально консервативной. При наличии пальпируемых абсцессов правой доли печени диагноз не представлял затруднений. Глубоко расположенные абсцессы обычно оставались нераспознанными, и больные нередко поступали с синдромом дыхательной недостаточности в связи с прорывом абсцесса в плевральную полость. Казуистическим представляется случай амебного абсцесса объемом 5 л, занимавшего у взрослого пациента всю левую плевральную полость, левый фланк и нижний этаж брюшной полости.
Практически 100%-ная летальность сопровождала перитонит, вызванный распространенным некротическим амебным колитом. При ограниченном поражении толстой кишки нередко наблюдался благополучный исход. Так, больная с тотальным некрозом и пролапсом прямой кишки через сформировавшийся ректо-вагинальный свищ была поэтапно оперирована с полной реконструкцией пищеварительного канала путем низведения толстой кишки и анопластики.
На протяжении первого года работы больницы неотложная абдоминальная хирургия составляла примерно четверть всех хирургических вмешательств (см. диаграмму) Однако после установки артезианских скважин для снабжения лагеря водой заболеваемость брюшным тифом и амебиазом резко сократилась, соответственно снизилось количество экстренных лапаротомий. Общее количество хирургических операций и манипуляций тем не менее возросло (май 1995 года — 125; май 1996 года — 227). Большую часть работы хирургического отделения составляли больные с ранами, ожогами, абсцессами мягких тканей. В то же время наметился рост активности в акушерстве и травматологии. Известно, что женщины и дети до 5 лет составляют 40% африканского населения [2]. Этот факт существенно отражался на нашей работе. Постоянно переполненное отделение педиатрии и томящиеся в ожидании группы людей у родблока составляли неотъемлемую часть общей картины госпиталя. За 1996 год в больнице было принято 1275 родов. В 30% случаев применено кесарево сечение, в 10% использовалась вакуум-экстракция. Следует отметить, что акушерское отделение больницы предназначалось только для патологических родов. К сожалению, многие роженицы направлялись в госпиталь слишком поздно. В 1995 году практически каждый месяц поступали от одной до четырех пациенток с разрывом матки. Нередко возникала необходимость выполнения плодоразрушающих операций. Довольно трудной задачей на первых порах представлялось выхаживание недоношенных детей. Сооруженный из дерева и полиэтилена кювез хорошо сохранял тепло грелок, но так же легко перегревался. Позднее мы с успехом стали использовать так называемый метод «кенгуру». Ребенок фиксировался к животу матери широким теплым платком таким образом, чтобы его тело непосредственно соприкасалось с телом матери. Кормление ребенка осуществлялось через назогастральный ход самой матерью после ее предварительно обучения. Таким образом удавалось не только обеспечить стабильный тепловой режим и питание недоношенного, но и развить более глубокие психологические связи между матерью и ребенком, которая сама начинала бороться за его жизнь. Метод оказался настолько эффективен, что позволял выхаживать новорожденных с весом 1700 г.
 |
| Рисунок 4. Женщины и дети до 5 лет составляют 40% местного населения |
Довольно часто за помощью в госпиталь обращались женщины с мочеполовыми свищами, приобретенными в результате тяжелых длительных родов. По мере расширения хирургической службы и улучшения ее организации мы смогли уделить больше внимания этому виду патологии, выполняя в 1996 году от двух до пяти операций ежемесячно. Коррекция приобретенных мочеполовых и ректовагинальных свищей представляла собой наиболее сложный в техническом отношении вид операций, производимых в госпитале. Наименьший успех имели вмешательства при обширных везико-вагинальных коммуникациях с поражением задней стенки уретры. Такие больные после закрытия свища, как правило, имели недержание мочи.
Основной объем работы гинекологического отделения, тем не менее, был связан с большим количеством спонтанных абортов, что, по-видимому, явилось следствием распространения в лагере малярии. Травма, малярия и патология, связанная с беременностью и родами, являлись наиболее частыми причинами госпитализации в 1996 году. Усиление активности в травматологии явилось следствием нарастающего потока больных с огнестрельными ранениями из Бурунди.
В этот период был накоплен интересный опыт лечения огнестрельных переломов бедренной кости. Лечение больных тропической малярией составляло значительную часть работы первичных больниц. В госпиталь Красного Креста поступали пациенты с осложнениями малярии — анемией, отеком легких, почечной недостаточностью и комой. Особенностью малярии в условиях Бенако являлось отсутствие характерной сезонности. Большое количество больных поступали не только в период дождей, но и в сухой сезон. Наиболее частое осложнение малярии — анемия была особенно распространена и выражена у детей до пяти лет. Практически ежедневно возникала необходимость в гемотрансфузиях. В этой связи в госпитале была создана довольно сильная служба переливания крови. Забор крови осуществлялся у доноров-добровольцев и компенсировался одеждой или едой. Лаборатория проводила стандартный набор тестов. Для хранения крови использовались холодильные установки, питавшиеся энергией от солнечных батарей.
Следует отметить, что показания к переливанию крови были резко ограничены в связи с распространенностью ВИЧ-инфекции среди беженцев. Истинный процент серопозитивного населения не установлен. Однако, например, только за период с августа по сентябрь 1996 года в больнице находилось на лечении 78 пациентов с различными клиническими проявлениями ВИЧ-инфекции, что было подтверждено лабораторными тестами.
Завершая краткий обзор некоторых аспектов лечебной деятельности в лагере для беженцев, хотелось бы сделать ряд общих замечаний.
Работа хирурга в госпитале, предназначенном для беженцев, предусматривает владение практическими навыками общей хирургии, травматологии, акушерства и гинекологии. Совершенно необходимыми являются знания инфекционных и тропических болезней, экстренной терапевтической патологии и педиатрии. Пожалуй, наиболее максимально соответствует этим требованиям опыт работы в больницах отдаленных районов Африки. В настоящее время в Европе не существует учебных заведений, способных дать в полном объеме необходимых для аналогичных миссий практических навыков.
Многие технологии и методы хирургического лечения, используемые в развитых странах, неприменимы к условиям полевого госпиталя в силу своей сложности или дороговизны. Внедрение простых и эффективных методик, нередко заимствованных из традиционной медицины, позволяет, тем не менее, справляться с кажущимися подчас неразрешимыми проблемами.
В связи с неутихающими военными конфликтами и природными катастрофами в странах Африки и Азии, наличием миллионов беженцев во всем мире, совершенствование медицинской помощи в условиях полевых госпиталей представляет собой чрезвычайно актуальную задачу.
Олег Блинниковокончил педиатрический факультет II Московского медицинского института им. Пирогова в 1981 году. Затем учился в ординатуре по детской хирургии на базе детской клинической больницы № 13 им. Филатова; работал в качестве научного сотрудника в клинической группе академика Ю. Ф. Исакова, где занимался лапароскопической хирургией. С 1994 года участвовал в гуманитарных операциях «Врачи без границ» и Немецкого Красного Креста в Чаде, Сомали, Танзании и других странах. Литература
1. Health care in disaster. The Ngara refugee experience. Report of a workshop held in Ngara, Kagera region, United Republic of Tanzania, 1997, 24 — 29 March.
2. J. P. Vaughan, R. N. Morrou. Manuel d’epidemiologie poure la gestion de la sante au niveau du district. PNUD/Banque Mondiale/ OMS, 1998.
3. M. Kimg, H. Bewers. Primary surgery, v. 2. Oxford medical publications, 1993.









