Что сегодня известно о раке кишечника?
Существуют ли надежные скрининговые методы выявления рака кишечника?
Каковы действия врача общей практики?
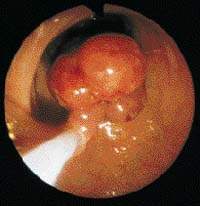 |
| Рисунок 1. Аденоматозный полип. При семейном полипозе риск развития рака толстой и прямой кишки достигает 100% |
Ежегодно в Англии и Уэльсе от рака толстой и прямой кишки умирают около 16 000 пациентов. После легочной карциномы рак кишечника занимает второе место среди причин смерти от злокачественных новообразований.
Главная особенность этого заболевания в том, что многие пациенты обращаются за помощью спустя длительное время после появления первых симптомов, которые, как правило, не являются специфичными и, кроме рака кишечника, встречаются при множестве других патологических состояний. Более того, при типичном развитии рака толстой кишки клинические проявления относятся к поздним стадиям болезни. Раннее выявление рака возможно только при скрининговых исследованиях здорового населения (см. ниже) [1].
Кровотечение. Алая кровь типична для опухолей прямой кишки, темная — для опухолей левой ободочной кишки. Кровь, смешанная с калом и слизью, является более достоверным признаком и требует дальнейшего обследования.
Дифференциальный диагноз при кровотечении алой кровью проводится с такими заболеваниями перианальной области, как трещины заднего прохода, геморрой; при обнаружении темной крови или крови, смешанной со слизью, следует исключить воспалительные заболевания кишечника.
 |
| Рисунок 2. Ректальная карцинома. У многих пациентов это заболевание выявляется уже на поздних стадиях |
Скрытое кровотечение встречается у пациентов с опухолями, локализованными в правом отделе толстой кишки. Со временем у них развивается железодефицитная анемия с такими характерными симптомами, как бледность, слабость, одышка.
Нарушение деятельности кишечника. Пациенты могут жаловаться на запоры, поносы или их чередование. Эти симптомы встречаются и при других состояниях, например при колите, дивертикулите или синдроме раздраженной толстой кишки. Тем не менее стойкие нарушения пищеварения, особенно в пожилом возрасте и в совокупности с другими тревожными симптомами, требуют проведения дополнительных исследований.
Боль. Это наиболее поздний симптом рака кишечника. Боль вызывается растяжением кишки при ее обструкции. При вовлечении в процесс тонкого кишечника может развиться кишечная колика. Локализованная боль встречается редко, в основном если патологический процесс захватывает брюшину при абдоминальных опухолях или нервы тазового сплетения при опухолях прямой кишки.
Тенезмы. У некоторых пациентов с раком прямой кишки возникает ощущение дискомфорта или неполного опорожнения кишки после дефекации.
Неотложные ситуации. Значительная часть пациентов требует неотложной помощи в связи с развившейся кишечной непроходимостью или реже с ограниченным или разлитым перитонитом из-за перфорации.
Возможные симптомы. Иногда злокачественная опухоль прорастает стенку мочевого пузыря, брюшину или другие отделы желудочно-кишечного тракта. Поздние стадии заболевания или диссеминация сопровождают такие симптомы, как асцит, гепатомегалия, потеря веса.
При анемии проявляются такие симптомы дефицита железа, как бледность, слабость, тахикардия, изменения ногтей и т. д.
 |
| Рисунок 3. Схема первичного ведения пациентов с кишечным кровотечением или измененной деятельностью кишечника |
Очень часто абдоминальные симптомы отсутствуют. При правостороннем раке толстой кишки иногда удается пальпировать объемное образование, хотя при четко локализованном процессе опухоль прощупывается в любом отделе толстого кишечника. При диссеминации опухоли может развиться асцит, метастазы в печень, легкие, кости и, реже, в головной мозг.
Ректальное исследование обязательно для каждого пациента с кишечными нарушениями. Вначале обследуют анус для выявления околоанальных заболеваний, таких как трещины заднего прохода или геморрой. Язва или объемное образование доступны непосредственной пальпации. Через стенку прямой кишки пальпируются объемные образования в малом тазу. Кровь в кале или на перчатке после исследования является важнейшим диагностическим признаком.
Обследование. Главным образом применяют эндоскопические и радиологические методы исследования кишки или их сочетание. Перед обследованием важно сделать полный клинический анализ крови. Если позволяют технические возможности, ректороманоскопия также может оказаться полезной.
Специалист вначале проведет ректороманоскопию, а затем исследование кишки с барием или колоноскопию.
Многие врачи общей практики назначают исследование кишки с барием перед консультацией больного у специалиста. Тактика зависит от конкретных возможностей; главное, чтобы время ожидания исследования не тормозило диагностику и лечение, особенно у пациентов с ярко выраженной клинической симптоматикой.
Назначение анализа кала на скрытую кровь сокращает время постановки диагноза у пациентов с клинической симптоматикой с 55 до 15 дней, но при этом стадия заболевания в контрольной и исследуемой группах не отличалась. Этот странный результат можно объяснить тем, что для развития заболевания требуются месяцы и годы, поэтому шесть недель практически не влияют на его исход.
Далеко не все опухоли сопровождаются кровопотерей, тем более регулярной, поэтому пациенты с симптомами опухоли нижнего отдела толстого кишечника нуждаются в обследовании даже при отрицательных результатах анализа кала на скрытую кровь. При асимптоматических опухолях полезны два скрининговых метода: анализ кала на скрытую кровь и колоноскопия с помощью гибкого эндоскопа. Различные группы повышенного риска требуют постоянного наблюдения или регулярного проведения эндоскопического скрининга. Эти группы включают людей с соответствующим семейным анамнезом, с уже существующей неоплазией кишечника и пациентов с длительно протекающим язвенным колитом.
| Стадия | Основные признаки | Доля опухолей | Пятилетняя выживаемость |
| А | Опухоль ограничена стенкой кишки | 10% | >80% |
| B | Опухоль прорастает стенку кишки; метастазы в регионарные лимфоузлы отсутствуют | 33% | 65% |
| C | Опухоль метастазирует в регионарные лимфоузлы | 30% | 30—35% |
| D | Отдаленные метастазы | 20% | <5% |
По данным нескольких независимых исследований, скрининг-обследование с применением анализа кала на скрытую кровь заметно снизило смертность от рака толстой кишки людей старше 50 лет, относящихся к общей группе риска. Снижение смертности обусловлено своевременным обнаружением, главным образом по результатам анализа кала на скрытую кровь, большого числа опухолей на ранних стадиях (стадия А)
С недавних пор практикуется скрининг-исследование с помощью 60-сантиметрового ректороманоскопа. Эта процедура в сочетании с анализом кала на скрытую кровь представляет собой не только скрининг, но и этап последующего обследования пациентов.
Сбор подробного семейного анамнеза поможет терапевту выявить группу людей, подлежащих эндоскопическому скринингу.
- Профилактика
Методы профилактики разработаны недостаточно хорошо. Многие годы прменялась хирургическая профилактика, состоявшая в удалении толстой кишки при выявленном семейном полипозе. Различными учеными замечено снижение частоты встречаемости доброкачественных аденом при применении витаминов А, С и Е, а также богатой волокнами диеты. При проведении крупных эпидемиологических исследований выявили уменьшение смертности от рака толстой и прямой кишки при регулярном приеме аспирина. Этот подход разрабатывается сейчас многими исследователями. Пока кажется разумным назначать пациентам диету с повышенным содержанием волокон, фруктов и овощей и минимальным количеством животного жира, однако более подробные диетические рекомендации находятся еще в стадии разработки.
- Лечение
Основным методом лечения рака толстой кишки является радикальная резекция опухоли и дренаж лимфатических сосудов. Объем операции зависит от васкуляризации области, так как лимфатические каналы повторяют ход кровеносных сосудов. У большинства пациентов удается создать кишечный анастомоз, хотя при низких опухолях прямой кишки анастомоз может перекрываться нефункциональной стомой. У некоторых больных с низко расположенными опухолями приходится удалять сфинктеры прямой кишки и формировать постоянную колостому.
При метастазах в печень или другие органы радикальное хирургическое лечение бесполезно. Несмотря на это, все же рекомендуется удалить первичную опухоль во избежание обструкции, кровотечения и т. п. В тех случаях, когда резекция невыполнима, прибегают к формированию обходного пути или нефункциональной стомы.
Британские ученые в течении злокачественных новообразований кишечника выделяют стадии, описанные еще в 30-х годах нашего столетия Кузбертом Дюком, и предлагают их в современной модификации. Они приведены в табл. 1.
Пациенты с локализованными опухолями (стадия А) имеют прекрасный прогноз, тогда как прогноз в отношении пациентов с более поздними стадиями зависит от многих причин, поэтому в этих случаях, кроме оперативного, применяются дополнительные методы лечения.
|
Дополнительными методами лечения считаются радио- и химиотерапия.
Применяемая при раке прямой кишки радиотерапия уменьшает развитие местных рецидивов. Метод особенно рекомендуется при сомнениях в объеме хирургического удаления опухоли. Недавно появились свидетельства о большей эффективности предоперационной радиотерапии по сравнению с послеоперационной, поэтому ее следует включать в схемы дооперационного лечения.
Химиотерапия, включающая в себя совместное назначение флюороурацила и левамизола, достоверно снижает смертность среди пациентов с метастазами в регионарные лимфатические узлы (стадия С). Такое лечение применяется сейчас достаточно широко; исследования в этой области (QUASAR) направлены на подбор различных химиотерапевтических схем у пациентов со стадией С и оценку эффективности этого метода на стадии В.
При необходимости на поздних стадиях заболевания назначаются и химио-, и радиотерапия. В некоторых случаях успешным оказывается хирургическое лечение — удаление одиночных метастазов в печень, локализованных участков рецидива опухоли, создание паллиативного обходного пути или формирование стомы. Прогноз при раке кишечника определяется стадией заболевания (табл. 1). Единственным радикальным методом лечения является хирургический, хотя вышеупомянутая симптоматическая терапия может увеличить продолжительность жизни пациента.
Ведение больных после операции направлено на выявление рецидивов или новых первичных опухолей. Для этого проводят колоноскопическое или радиологическое исследование кишки через определенные промежутки времени.
Литература
1. Hardcastke J. D., Chamberlain J. O., Robinson M. H. E., Moss S. M., Amar S. S., Balfour T. W., James P. D., Mangham C. M. Randomused controlled trial of faecal-occult blood screening for colorectal cancer. Lancet 1996; 348:1472-1477.
Обратите внимание!
- Ректальное исследование является крайне важным.
- Достоверные симптомы заболевания требуют незамедлительного обращения к специалисту.
- Скрининговое обследование населения с помощью анализа кала на скрытую кровь снижает смертность.
- Симптоматическое лечение увеличивает продолжительность жизни.
Научные аспекты онкологических заболеваний кишечника
В основном злокачественные опухоли кишечника развиваются из их доброкачественного предшественника — аденоматозного полипа. Время перерождения нормальной слизистой в аденому и затем в инвазивный рак точно не установлено и оценивается приблизительно в 5—10 лет. На развитие рака толстой и прямой кишки в основном влияют два фактора: наследственность и диета.
О роли наследственности свидетельствуют мутации, обнаруживаемые при опухолях кишечника. Одни из них активируют онкогены, другие приводят к потере генов-супрессоров опухолей. Судя по всему, для развития инвазивного рака необходимо несколько мутаций одновременно. Мутации накапливаются постепенно, что объясняет пожилой возраст большинства пациентов. Последовательность появления мутаций, видимо, особого значения не имеет.
Генетические изменения диктуют необходимость тщательного сбора семейного анамнеза. В некоторых семьях обнаруживается наследственное аутосомно-доминантное заболевание, известное как семейный полипоз. При этом мутация затрагивает пятую пару хромосом (APC-ген). У таких людей в кишечнике развивается множество аденом, а риск заболевания раком толстой и прямой кишки практически равен 100%. В других семьях степень риска зависит от количества заболевших родственников и возраста, в котором у них развился рак кишечника. Например, если заболевание выявлено у троих ближайших родственников обследуемого в возрасте до 45 лет, риск заболевания в течение жизни составляет у него 1:2. Количество таких семей невелико и постоянное наблюдение за ними вполне необходимо и вполне возможно. Однако если болен только один ближайший родственник, риск равен 1:16, что в 3—4 раза превышает риск в популяции.
Врачи общей практики Ноттингема с помощью опросника, рассылаемого по почте, выявили примерно 5% больных в возрасте от 40 до 75 лет, у которых по крайней мере один из ближайших родственников страдал раком толстой и прямой кишки. Диета — еще один важный этиологический фактор опухолей кишечника. В этом вопросе остается много белых пятен, но очевидно, что пища с высоким содержанием жира и низким содержанием волокон предрасполагает к развитию опухолей толстого кишечника и, наоборот, пища, богатая волокнами и бедная жирами, препятствует данному заболеванию.











