В последние годы большое внимание исследователи стали уделять поражениям гепатобилиарной системы при болезни Крона (БК), к которым, кроме первичного склерозирующего холангита, перихолангита, жирового гепатоза, гранулематозного гепатита, можно отнести и поражения желчного пузыря. Желчнокаменная болезнь (ЖКБ) у пациентов с БК встречается в два раза чаще, чем в общей популяции [4, 6, 10]. Несмотря на то, что контролируемых исследований, посвященных этому вопросу, практически еще нет, накоплены малые серии наблюдений, подтверждающие развитие ЖКБ у пациентов с изолированным поражением тонкой кишки (илеит) и у больных БК с поражением тонкой и толстой кишки (илеоколит).
В этих исследованиях абсолютное число резекций, длина резецированного участка кишки, послеоперационная гипотония желчного пузыря с развитием сладжа и последующим образованием конкрементов рассматриваются как основные факторы риска развития холелитиаза [2, 5, 8]. При этом выяснилось, что ЖКБ развивается как у пациентов, перенесших резекцию значительного участка тонкой кишки по поводу БК, так и у больных с обширным воспалительным процессом в тонкой или в тонкой и толстой кишке, находящихся на длительном консервативном лечении.
К настоящему времени патогенез поражения желчного пузыря при БК остается неясным. Наиболее четкой представляется гипотеза [3, 7], которая предполагает, что в основе камнеобразования в данной ситуации лежат следующие факторы (рис. 1):
-
билиарная недостаточность, приводящая к нарушению энтерогепатической циркуляции желчных кислот;
-
усиление процессов деконъюгации желчных кислот в дистальном отделе тонкой кишки, обусловленное воспалительными изменениями в тонкой кишке или ее резекцией. Следствием этого является снижение мицеллообразования в тонкой кишке, ведущее к уменьшению абсорбции как самих желчных кислот, так и липидов;
-
увеличение поступления желчных кислот в толстую кишку, где они солюбилизируют неконъюгированный билирубин, способствуя его абсорбции, и тем самым повышают концентрацию билирубина в желчи, в результате чего происходит образование пигментных камней.
В основу настоящего сообщения положены результаты собственных исследований по распознаванию и лечению билиарных поражений при БК с поражением терминального отдела подвздошной кишки с вовлечением или без вовлечения в процесс толстой кишки. Под наблюдением находились 210 пациентов (рис. 2). Из общего числа больных у 82 (39%) имел место илеоколит. Изолированное поражение тонкой кишки (илеит) наблюдалось в 93 случаях (44,3%), толстой — в 35 (16,7%).
Из 210 наблюдаемых больных изменения желчевыводящих путей были выявлены у 89 (42,4%). В спектре обнаруженных изменений, кроме первичного склерозирующего холангита (34,1%), обращали на себя внимание билиарный сладж, холестероз желчного пузыря и ЖКБ. На долю этой патологии пришлось 30,7% выявленных изменений.
Углубленное исследование было проведено в группе больных с билиарным сладжем, холестерозом желчного пузыря и ЖКБ, сочетающихся с БК. Контрольную группу составили больные с теми же изменениями желчевыводящих путей, но не страдавшие воспалительными заболеваниями кишечника.
Анализ полученных результатов позволил установить следующее:
-
показатели спектра липидов крови в изучаемой группе достоверно не отличаются от таковых в группе сравнения;
-
определяется перенасыщение желчи холестерином у всех больных наблюдаемой группы при нормальном или сниженном уровне холестерина крови;
-
у 44 больных (49,4%) имел место длительный (> 10 лет) активный процесс в кишечнике с большой протяженностью поражения подвздошной кишки;
-
восемь больных были оперированы в связи с тяжестью течения БК, неэффективностью проводимой терапии и развитием осложнений. Из числа этих больных у трех через несколько лет после операции развился холелитиаз, у трех — холестероз желчного пузыря.
В качестве иллюстрации мы приводим несколько клинических наблюдений поражения желчевыводящих путей при различном течении БК.
Особенность первого случая заключается в появлении холестероза желчного пузыря у пациента с БК после второй операции с обширной резекцией тонкой кишки (рис. 3).
Больной О., 48 лет. Страдает БК в течение 13 лет. БК с поражением подвздошной кишки диагностирована 10 лет назад. До 2001 г. проводилась консервативная терапия. В 2004 г. в связи с развитием осложнений (образование инфильтрата и межкишечных свищей) была выполнена правосторонняя гемиколэктомия с резекцией 70 см подвздошной кишки и ограниченная левосторонняя гемиколэктомия. В 2006 г. — рецидив БК с участком поражения проксимальнее анастомоза. Изменений желчевыводящих путей не отмечалось. В 2007 г. в связи с развитием тонкокишечной непроходимости была выполнена резекция еще двух участков тонкой кишки. Через один год после второй операции при контрольном обследовании были выявлены изменения в желчном пузыре (рис. 4) — холестероз желчного пузыря (сетчато-полипозная форма).
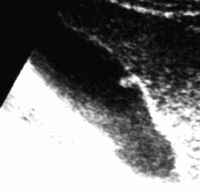
Проводилось длительное лечение препаратами урсодезоксихолевой кислоты (Урсофальк) в дозе 15 мг/кг в сутки. При контрольном обследовании отмечалась значительная положительная динамика, заключающаяся в исчезновении полипа и уменьшении признаков холестероза (рис. 5).

В настоящее время состояние больного остается стабильным, проводится консервативная терапия препаратами 5-аминосалициловой кислоты и Урсофальком с добавлением Энтеросана. Комбинация Урсофалька и Энтеросана в данном случае применялась для предотвращения диареи, которая может наблюдаться у больных воспалительными заболеваниями кишечника на фоне приема препаратов урсодезоксихолевой кислоты.
Данный пример является иллюстрацией того, что изменения в желчном пузыре (холестероз) развились после удаления значительных участков тонкой кишки и что при раннем выявлении изменений в желчном пузыре у пациентов с БК возможно использование препаратов желчных кислот для устранения сладжа и растворения конкрементов. При этом следует отметить, что такие пациенты должны получать Урсофальк пожизненно. Особое внимание следует уделять подбору дозы препарата, т. к. у данного контингента больных возможно развитие диареи.
Следующий клинический пример (рис. 6) отражает картину полипозно-сетчатой формы холестероза желчного пузыря у пациентки 52 лет, страдающей в течение 23 лет БК с множественной локализацией процесса.

Поражения локализуются в терминальном отделе подвздошной кишки, толстой и прямой кишках и анальной области. Больная наблюдается с 1986 г., когда при эндоскопическом исследовании была диагностирована БК, подтвержденная морфологически. Длительное время проводилась консервативная терапия препаратами 5-аминосалициловой кислоты, Сульфасалазином. Проводились также: в 2000 г. — курс лечения Сандиммуном Неоралом в течение 6 месяцев, в 2003–2004 гг. трижды — курсы лечения Ремикейдом с хорошим эффектом, курсы гипербарической оксигенации. В 1990 г. БК осложнилась ректовагинальным свищом. До 2004 г. изменений желчевыводящих путей не отмечалось. В 2004–2007 гг. пациентка активно не наблюдалась. За этот период времени у больной дважды имели место болевые приступы в правом подреберье с повышением температуры до 37,7 °С, по поводу которых экстренно госпитализировалась в стационары с подозрением на острый холецистит. Однако после обследования данные эпизоды расценивались как обострения хронического панкреатита. Были проведены курсы консервативной терапии ферментными препаратами и спазмолитиками с положительным эффектом. Впоследствии в 2007 г. при ультразвуковом исследовании с применением методики снижения мощности работы аппарата была выявлена сетчато-полипозная форма холестероза желчного пузыря (рис. 7).
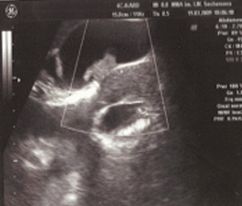
В настоящее время у больной определяется полиповидное образование в полости желчного пузыря, неоднородное по консистенции, с неровным контуром, не смещающееся при изменении положении тела и частично исчезающее при снижении мощности работы аппарата. Изменений размера полипа при лечении препаратами урсодезоксихолевой кислоты получено не было. Пациентке рекомендовано хирургическое лечение (холецистэктомия).
В третьем наблюдении имеет место развитие ЖКБ у пациентки после хирургического лечения осложненной формы БК. В данном случае БК была распознана на стадии развития осложнений. В апреле 2007 г. пациентка была госпитализирована в хирургический стационар в связи с подозрением на аппендицит. При обследовании диагностирована БК с поражением терминального отдела подвздошной кишки и образованием инфильтрата. Проведена расширенная правосторонняя гемиколэктомия. На операции определялся конгломерат из слепой, поперечно-ободочной кишок и терминального отдела подвздошной кишки. Удалено 70 см тонкой кишки. Состояние после операции оставалось стабильным, при контрольном обследовании патологии желчевыводящих путей не отмечалось. Однако через один год после операции при ультразвуковом исследовании органов брюшной полости выявлена ЖКБ, определялись обызвествленные конкременты желчного пузыря (рис. 8).

Итак, в клинических наблюдениях представлены картины поражения желчного пузыря при БК. Как было показано, это либо холестероз, либо ЖКБ. В связи с этим возникает вопрос: почему в одних случаях развивается холестероз, в других — ЖКБ? Согласно имеющимся литературным данным, это, возможно, определяется функциональной способностью желчного пузыря [9]. В случае ее повышения сохраняется абсорбция и происходит развитие холестероза, а при снижении — образование конкрементов. Рядом исследователей [11] отмечено, что холестериновые конкременты образуются при поражении верхних отделов тонкой кишки или у оперированных больных, а при вовлечении в процесс дистальных отделов тонкой кишки (терминальный илеит) происходит образование смешанных, пигментированных конкрементов. Придается значение также генетическим факторам и составу липидного спектра крови: при повышении липопротеидов очень низкой плотности происходит развитие конкрементов, а повышение липопротеидов низкой плотности может способствовать образованию холестероза [1].
По полученным результатам были сделаны следующие выводы:
-
У пациентов, страдающих БК с вовлечением в процесс дистального отдела тонкой кишки (илеит, илеоколит) или в случае резекции этого отдела, в 30,7% случаев наблюдается поражение желчного пузыря (холестероз или холелитиаз).
-
Предполагаемый механизм развития поражения желчного пузыря при БК — снижение всасывания холестерина и желчных кислот, изменение соотношения первичных и вторичных желчных кислот, нарушение их энтерогепатической циркуляции.
-
Существует настоятельная необходимость активного наблюдения больных БК при обнаружении изменений в печени и желчевыводящих путях с целью своевременного комплексного лечения этих поражений.
Литература
-
Иванченкова Р. А. Хронические заболевания желчевыводящих путей. М.: Атмосфера, 2006. 415 с.
-
Bargiggia S., Maconi G., Elli M. et al. Sonographic prevalence of liver steatosis and biliary tract stones in patients with inflammatory bowel disease: study of 511 subjects at a single center // J. Clin. Gastroenterol. 2003. 36: 417–420.
-
Brink M. A., Slors J. F., Keulemans Yc. et al. Enterogepatic cycling of bilirubin: a putative mechanism for pigment gallstone formation in ileal Crohn’s disease // Am. J. Gastroenterol. 1999. 94 (5): 1261–1266.
-
Chew S. S., Ngo T. Q., Douglas P. R. et al. Cholecystectomy in patients with Crohn’s ileitis // Dis. Colon Rectum. 2003.
-
Hutchinson R., Tyrrell P. N., Kumar D., Dunn J. A., Li J. K., Allan R. N. Pathogenesis of gallstones in Crohn’s disease: an alternative explanation //Gut. 1995. 35 (1): 94–97.
-
Kratzer W., Haenle M. M., Mason R. A. et al. Prevalence of cholelithiasis in patients with chronic inflammatory bowel disease //World J. Gastroenterol. 2005. 11 (39): 6170–6175.
-
Lapidus A., Akerlund J.-E., Einarsson C. Gallbladder bile composition in patients with Crohn’s disease // World J Gastroenterol. 2006, Jan. 7;12 (1): 70–74.
-
Lapidus A., Bangstad M., Astrom M., Muhrbek O. The prevalence of gallstone disease in a defined cohort of patients with Crohn’s disease // Am. J. Gastroenterol. 1999. 94 (5): 1130–1132.
-
Masclee A. A., Vu M. K. Gallbladder motility in inflammatory bowel disease // Digestive Liver Disease. 2003.
-
Parente F., Pastore L., Bargiggia S., Cucino C. Incidence and risk factors for gallstones in patients with inflammatory bowel disease: a large case-control study // Hepatology. 2007.
-
Pereira S. P., Bain I. M., Kumar D., Dowling R. H. Bile composition in inflammatory bowel disease: ileal disease and colectomy, but not colitis, induce lithogenic bile // Surg. Endosc. 2006. 20 (4): 703–704.
Н. Ю. Мешалкина, кандидат медицинских наук
Г. А. Григорьева, доктор медицинских наук, профессор
Р. А. Иванченкова, доктор медицинских наук, профессор
ММА им И. М. Сеченова, Москва
Рис. 1. Основные факторы камнеобразования при БК
Купить номер с этой статьей в pdf
.jpg)
.jpg)
.jpg)









