Традиционно считается, что мужчины являются сильным полом. Однако факты доказывают обратное: в современном мире мужчины уступают женщинам не только по качеству жизни, но и ее продолжительности (в России разница в продолжительности жизни мужчин и женщин драматична и составляет 13 лет!). У мужчин значительно выше распространенность онкологических и сердечно-сосудистых заболеваний. Потребление алкоголя и курение в России значительно выше, чем на Западе, что ведет к раннему возникновению эректильной дисфункции, негативно влияющей на качество жизни как пары в целом, так и женщины.
Таким образом, факты демонстрируют некоторую слабость мужчин. Можно ли как-то влиять на их слабые стороны? Можно ли изменить качество жизни мужчины и увеличить ее продолжительность? За последние 10 лет произошла настоящая «тестостероновая революция», мы уже не задаем вопрос, является ли возрастной андрогенный дефицит мифом или реальностью, поскольку наличие возрастного андрогенного дефицита является научно доказанным фактом. Более того, сегодня мы знаем, что содержание тестостерона определяет функционирование практически всех органов мужского организма. Тестостерон является своего рода протективным гормоном в отношении развития целого ряда возраст-ассоциированных заболеваний. Продолжительность жизни у мужчин с низким уровнем тестостерона ниже, по сравнению с мужчинами с нормальным уровнем тестостерона. Еще в 1983 году Дильман В. М. писал, что «одним из обязательных условий профилактики рака является поддержание гормонально-метаболических показателей на уровне, которого организм достигает в возрасте 20–25 лет…». Сегодня мечты ученых прошлого века осуществимы, поскольку у нас есть для этого эффективные и безопасные препараты, но они, к сожалению, практически не используются.
Несмотря на то, что соматические заболевания ведут к андрогенному дефициту, усугубляющему их течение, определение тестостерона не стало рутинной практикой. Восполнение андрогенного дефицита повышает эффективность лечения эректильной дисфункции ингибиторами фосфодиэстеразы 5 типа (ФДЭ-5), нарушений мочеиспускания 5 альфа-адреноблокаторами, сахарного диабета сахаропонижающими препаратами, способствует снижению веса — основного компонента метаболического синдрома.
Возрастное снижение секреции тестостерона у мужчин начинается с 30 лет, причем скорость снижения свободного тестостерона превышает скорость снижения общего тестостерона (за счет усиления с возрастом синтеза глобулина, связывающего половые стероиды (ГСПС)). Ежегодно у пациентов 30–40 лет снижение тестостерона составляет около 0,7–1,0% от общего тестостерона и 1,2–1,4% от его свободной его фракции. В литературе данный синдром получил множество названий: «андропауза», «мужской климакс», мужская менопауза. В настоящее время вышеперечисленные термины признаны неточными и практически не используются. В прямом смысле климакса (пер. с греч. — ступень, лестница) у мужчин с возрастом не наблюдается. Однако происходит постепенное угасание половых и гормональных функций, хотя полного их выключения не наблюдается до глубокой старости.
В современной литературе используются следующие термины:
-
возрастной андрогенный дефицит (ВАД) — в отечественной литературе;
-
Late On-set Hypogonadism (LOH) — поздно начавший гипогонадизм;
-
Partial AnrogenoDeficit at Alding Men (PADAM) — частичный андрогенный дефицит у стареющих мужчин;
-
Testosterone Deficit Syndrome (TDS) — термин рекомендован Европейской ассоциацией по изучению здоровья пожилых мужчин (AMS).
ВАД представляет собой клинический и биохимический синдром, связанный со старением. Характеризуется типичными симптомами хронической недостаточности системного действия тестостерона и проявляется нарушением функции различных органов и систем, а также снижает качество жизни (Nieschlag E., Swerdloff R. et al., 2005).
Сроки наступления и распространенность ВАД. Сроки наступления клинически значимого ВАД индивидуальны и зависят от уровня тестостерона на пике его секреции в 20–30 лет: чем выше его содержание, тем позже наступит его снижение, выходящее за нормативные показатели (рис. 1).
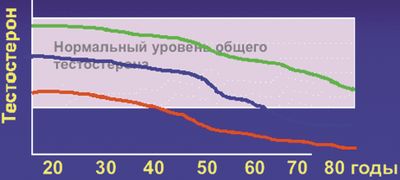
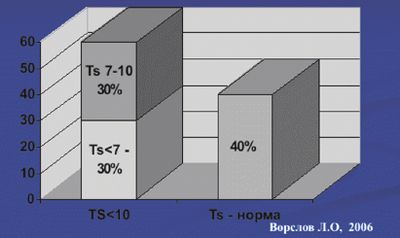
Любое хроническое соматическое заболевание негативно влияет на секрецию тестостерона, приводя к ускорению наступления андрогенного дефицита, в связи с чем распространенность андрогенного дефицита при хронических соматических заболеваниях крайне высока. По нашим данным распространенность ВАД при сахарном диабете 2-го типа составляет 68% (рис. 2), а при ИБС — 60% (рис. 3).
Уровень ГСПС, наоборот, повышается при старении, поэтому содержание свободной фракции тестостерона дополнительно снижается. У мужчин без соматических заболеваний распространенность ВАД увеличивается с возрастом и составляет в среднем 30% в популяции мужчин старше 50 лет (табл. 1).
Сочетанные с ВАД возрастные изменения секреции других гормонов. Процесс старения происходит практически во всех органах эндокринной системы, захватывает в том числе надпочечники. Изменения, происходящие в них с возрастом, получили название адренопаузы. Этот термин описывает снижение уровня дегидроэпиандростерона (ДГЭА) и ДГЭА-сульфата в надпочечниках, в то время как секреция кортикотропина долгое время остается неизменной. Недостаток ДГЭА приводит к снижению настроения, либидо, ослаблению потенции, остеопении, уменьшению массы и силы мышц, нарушению иммунитета, появлению инсулинорезистентности.
В процессе старения уменьшается выработка второго важного анаболического гормона — гормона роста (соматопауза). По данным ряда авторов, наблюдается возрастное снижение уровня мелатонина (меланопауза). С дефицитом этого гормона связывают нарушение равновесия в системе «сон–бодрствование».
Хотя старение не приводит к полному гормональному дефициту, возможно медицинское вмешательство в процессы андро-, сомато-, мелано- и адренопаузы с целью отсрочить некоторые проявления процесса старения (Лоран О. Б., Сегал А. С., 1999).
Клиническая картина ВАД представлена в табл. 2. На фото дан клинический пример ВАД. Обращает внимание увеличение количества жировой ткани (абдоминальное ожирение), уменьшение мышечной массы, дряблость кожи, уменьшение роста волос на туловище, конечностях, лобке.
Диагностика ВАД
Этапы диагностики ВАД
-
этап — клинический осмотр и заполнение опросников.
-
этап — определение уровня общего тестостерона (определение лютеинизирующего и фолликулостимулирующего гормонов (ЛГ и ФСГ) нужно лишь для уточнения вида гипогонадизма).
-
этап — определение уровня ГСПС (секс-стероид-связывающий глобулин — СССГ) (только у мужчин с клиникой ВАД и нормальным уровнем общего тестостерона).
-
этап — при обнаружении низкого уровня тестостерона целесообразно подтвердить лабораторные измерения и исключить другие причины снижения секреции тестостерона (тиреотропный гормон (ТТГ), пролактин, наличие тяжелых соматических заболеваний).
Категории пациентов, имеющих повышенный риск ВАД, у которых проведение гормонального скрининга абсолютно необходимо:
-
мужчины с эректильной дисфункцией;
-
мужчины со снижением либидо;
-
мужчины с необъяснимым снижением физической активности;
-
мужчины, длительно получающие глюкокортикоиды;
-
мужчины, имеющие хронические системные заболевания (сахарный диабет, ИБС);
-
мужчины с недавно возникшей гинекомастией;
-
мужчины, злоупотребляющие алкоголем и наркотиками;
-
мужчины с ожирением (окружность талии более 94 см);
-
мужчины с метаболическим синдромом.
Категории пациентов, имеющих повышенный риск развития ВАД, у которых проведение гормонального скрининга желательно:
-
мужчины с повышением индекса массы тела (ИМТ более 23);
-
мужчины с дислипидемией;
-
мужчины с депрессией;
-
мужчины с анемией.
Постановка диагноза. Общепринято, что для подтверждения ВАД исследуют уровень общего тестостерона и ГСПС. Забор крови должен проводиться утром между 7.00 и 11.00 ч. Если уровень общего тестостерона выше 12 нмоль/л (3,46 нг/мл), при наличии клинической картины андрогенного дефицита, то необходимо подсчитать уровень свободного тестостерона по формуле. Если уровень общего тестостерона ниже 12 нмоль/л (200 пмоль/л), необходимо определить ТТГ, пролактин, провести оценку функции печени и почек, состояния углеводного и липидного обменов для исключения индуцированного гипогонадизма другими заболеваниями. ВАД должен быть диагнозом исключения, т. е. устанавливается только после исключения всех возможных причин гипогонадизма, включая медикаментозно-индуцированный гипогонадизм (рис. 4).
Роль ВАД в развитии ожирения и метаболического синдрома (МС) у мужчин. Как было установлено в ряде исследований, одним из определяющих факторов развития ожирения, инсулинорезистентности и МС у мужчин является дефицит половых гормонов и, в частности, тестостерона. Так, Simon D. et al. в TELECOM-Study при обследовании 1292 мужчин выявили четкую отрицательную взаимосвязь между уровнем тестостерона и уровнем инсулина (Simon D.). Chen R. Y. et al. показали, что уровень общего тестостерона у мужчин с МС значимо ниже, чем у здоровых. При этом выявлена обратная корреляция между концентрацией тестостерона и окружностью талии, а также уровнем холестерина липопротеидов низкой плотности. В то же время в данном исследовании не было выявлено причинной взаимосвязи между низким уровнем тестостерона и развитием сахарного диабета 2-го типа (Chen R. Y.). Однако проведенное ранее широкомасштабное исследование Massachusetts Male Aging Study свидетельствует о тесной корреляции между низким уровнем свободного тестостерона и риском развития инсулинорезистентности и сахарного диабета 2-го типа (Stellato R. K.).
Таким образом, низкий уровень тестостерона у мужчин следует рассматривать как один из компонентов МС наряду с инсулинорезистентностью, гиперинсулинемией, ожирением, дислипидемией, артериальной гипертензией, нарушением толерантности к глюкозе и нарушениями в свертывающей системе крови.
Лечение ВАД
Заместительная терапия андрогенами имеет уже 60-летнюю историю, благодаря Thomas H. B., Hill R. T., которые в 1940 году впервые успешно применили Тестостерона пропионат для лечения андрогенной недостаточности у мужчин. Долгое время показаниями для применения оставались классические формы гипогонадизма, а именно врожденный или приобретенный гипогонадизм (в основном опухолевого или травматического характера). В последнее время показания значительно расширились и все большую популярность и распространенность терапия андрогенами приобретает в лечении ВАД.
Терапия ВАД направлена на восполнение андрогенного дефицита. Камнем преткновения широкого назначения терапии препаратами тестостерона до сих пор является безопасность в отношении предстательной железы. Долгое время считалось, что андрогены являются стимуляторами онкогенеза в предстательной железе. Однако исследования последних лет опровергают это мнение, основанное на единичных наблюдениях повышения уровня кислой фосфатазы у больных с раком предстательной железы на фоне применения препаратов тестостерона, проведенных в прошлом столетии. Сегодня доказано, что андрогенотерапия не только безопасна в отношении предстательной железы, но и, более того, гипогонадизм рассматривается как фактор, ассоциированный с более тяжелым и агрессивным течением рака предстательной железы. Исследования последних лет, проведенные в Европе и США, показали, что частота развития рака простаты на фоне андрогенотерапии не превышает частоту выявления рака простаты в популяции мужчин, не получающих терапию препаратами тестостерона (Morgentaller A., 2006), а низкий уровень тестостерона ассоциирован с более агрессивными формами рака предстательной железы.
В настоящее время имеется широкий выбор препаратов для восполнения андрогенного дефицита (табл. 3). У мужчин с сохраненной секреторной способностью клеток Лейдига можно использовать как терапию экзогенными препаратами, так и стимулирующую терапию гонадотропином хорионическим. Стимулирующая терапия должна быть методом выбора у пациентов, планирующих иметь детей, поскольку экзогенные препараты, особенно инъекционные формы, оказывают негативное действие на сперматогенез.

У мужчин с повышением уровня ЛГ, являющегося маркером поражения клеток Лейдига, необходимо проведение постоянной терапии андрогенами, причем дозу препарата следует подбирать именно под контролем ЛГ, который при правильно подобранной дозе должен находиться в пределах нормальных показателей.
В настоящее время существует достаточно широкий спектр препаратов тестостерона для проведения андрогенотерапии, включающий в себя пероральные формы, масляные растворы для внутримышечных инъекций, а также трансдермальные гели и пластыри. Поскольку все препараты тестостерона обладают своими преимуществами и недостатками, при выборе метода гормональной терапии необходимо руководствоваться принципами эффективности, безопасности и удобства применения. Как правило, при начале терапии андрогенами при ВАД, препаратами выбора являются неинвазивные формы — трансдермальные гели, которые на российском рынке представлены препаратом «Андрогель».
Тестостерон в виде геля всасывается с поверхности кожи и поступает в кровоток, при этом постоянная концентрация в плазме наблюдается в течение 24 часов. Единственный его недостаток заключается в наличии возможности контакта геля с кожей партнерши.
При выраженном андрогенном дефиците, сопровождаемом повышением уровня ЛГ, лучше использовать препараты тестостерона длительного действия.
Ранее в нашей стране были зарегистрировано 2 андрогенных препарата с относительно длительным действием — Сустанон-250 и Омнадрен 250, инъекции которых необходимо делать 2–3 раза в месяц. Эти препараты являются смесью четырех эфиров тестостерона — тестостерона капроната, изокапроната, пропионата и фенилпропионата, которые характеризуются разной фармакокинетикой. Тестостерона пропионат начинает действовать быстро, однако к концу первого дня действие его практически прекращается, фенилпропионат и изокапронат начинают действовать примерно через сутки, действие продолжается до двух недель, а самый длительно действующий — капронат, его действие может продолжаться до 3–4 недель. Существенным недостатком этих препаратов являются колебания концентрации тестостерона в крови от супра- до субфизиологических, что ощущается рядом больных. Кроме того, супрафизиологические подъемы содержания тестостерона в некоторых случаях ведут к повышению гематокрита, что не только требует контроля за состоянием крови, но и в некоторых случаях требует отмены препарата. В 2005 г. для больных с андрогенной недостаточностью стал доступен новый препарат тестостерона с по-настоящему длительным действием — тестостерона ундеканоат (Небидо®) в виде масляного раствора, который во всем мире признан препаратом выбора для проведения длительной заместительной гормональной терапии гипогонадизма любого генеза и, в том числе, ВАД. Небидо® не только длительно поддерживает тестостерон сыворотки крови на физиологическом уровне, что позволяет надежно и эффективно ликвидировать и предотвращать симптомы недостаточности тестостерона, но и значительно лучше переносится пациентами, по сравнению с указанными ранее известными внутримышечными препаратами, поскольку после инъекции Небидо® уровень тестостерона в течение 12 недель поддерживается в физиологических пределах, без резких повышений и снижений. Пациентам требуется всего 4–5 инъекций в год. Однако, учитывая достаточно большой объем масляного раствора препарата — 4 мл, необходимость медленного внутримышечного введения препарата, мы рекомендуем введение препарата под контролем врача, для избежания возможного возникновения абсцессов.
Побочные эффекты андрогенотерапии
Терапия андрогенами при ВАД является заместительной терапией, т. е. происходит нормализация содержания тестостерона, поэтому при правильно подобранной дозе, т. е. при дозе, при которой уровень тестостерона находится в нормальных физиологических пределах и никаких побочных эффектов от проводимой терапии быть не может.
При превышении дозы возможно развитие побочных эффектов, связанных с передозировкий андрогенов:
-
полицитемия;
-
резкое усиление полового влечения;
-
приапизм;
-
задержка жидкости, отеки;
-
акне, себорея, облысение.
Андрогенные препараты хорошо сочетаются с сахароснижающими средствами, в том числе инсулинотерапией и с метформином, а также с гипотензивной и гиполипидемической терапией, что позволяет широко использовать их в комплексной терапии МС у мужчин с ВАД.
С. Ю. Калинченко, доктор медицинских наук, профессор РУДН, Москва
Рис. 2. Распространенность гипогонадизма у пациентов с сахарным диабетом 2-го типа
Основные клинические признаки ВАД
Рис. 4. Алгоритм диагностики и лечения андрогенного дефицита у мужчин
Купить номер с этой статьей в pdf









