В последние годы наблюдается рост числа больных с сочетанной патологией сердечно-сосудистой и дыхательной систем. Достаточно распространенным является сочетание артериальной гипертонии (АГ) и хронической обструктивной болезни легких (ХОБЛ), частота которого увеличивается с возрастом [2].
Выбор антигипертензивных препаратов при сочетании АГ и ХОБЛ ограничен, так как они должны соответствовать определенным критериям: адекватно снижать артериальное давление (АД) в течение суток, в том числе в ночные и утренние часы; защищать органы-мишени и при этом не оказывать негативного влияния на тонус бронхов, бронхиальную проходимость и бронхореактивность; предотвращать развитие осложнений, в том числе и хронического легочного сердца. Необходимо учитывать также их фармакологическую совместимость с базисными средствами лечения ХОБЛ.
В связи с этим целью нашего исследования явилось изучение клинической эффективности и безопасности препарата Лизорила — ингибитора АПФ лизиноприла у больных АГ в сочетании с ХОБЛ.
В исследование включались больные в возрасте старше 40 лет, обоего пола, страдающие эссенциальной АГ II–III степени, длительностью более 1 года в сочетании с ХОБЛ легкой, средней и тяжелой степени, подписавшие форму информированного согласия. Исследование проводилось в амбулаторных условиях.
Критерии исключения:
-
повышенная чувствительность к лизиноприлу и другим ингибиторам АПФ;
-
симптоматическая АГ;
-
злокачественная АГ;
-
серьезные нарушения ритма сердца;
-
цереброваскулярные расстройства;
-
сердечная недостаточность;
-
хроническое легочное сердце в стадии декомпенсации;
-
тяжелые заболевания почек и печени;
-
злокачественные новообразования;
-
ИБС: острый инфаркт миокарда; нестабильная стенокардия;
-
гипертиреоз;
-
сахарный диабет 2 типа в стадии суб- и декомпенсации, а также диабет 1 типа, инсулинопотребный диабет 2 типа;
-
злокачественные и аутоиммунные заболевания;
-
беременность;
-
алкоголизм, наркомания;
-
психическое заболевание или недееспособность;
-
отсутствие достаточной готовности к сотрудничеству.
Дизайн исследования
Дизайн исследования предполагал 4 визита пациента. Всем больным после «отмывочного» периода (2 нед отмены всех ранее принимаемых антигипертензивных препаратов) назначался Лизорил в начальной дозе 10 мг/сут. На 2-м визите (4 недели терапии) больные, достигшие целевых уровней АД по данным суточного мониторировани АД (СМАД) (среднесуточные значения менее 135/85 мм рт. ст.), продолжили прием препарата в дозе 10 мг/сут. Остальным проводилась коррекция дозы Лизорила — увеличение до 20 мг/сут. Заключительное обследование пациентов проводилось на 3-м визите (через 12 нед терапии). Во время каждого визита проводились опрос, осмотр пациентов с оценкой их клинического состояния, измерение АД по методу Короткова. Исходно, через 4 и 12 нед терапии, проводились СМАД, исследование ФВД (с помощью прибора Flowscreen фирмы Jaeger, Германия), а также оценка качества жизни (использовался респираторный домен опросника госпиталя Св. Георгия).
СМАД проводилось прибором ABPM 02/0 (фирмы Meditech, Венгрия). Длительность суточного мониторинга — не менее 24 часов, количество валидных измерений — не менее 50. Оценивались средние показатели систолического (САД), диастолического (ДАД) и пульсового АД (ПАД), его вариабельность (В) и гипертоническая нагрузка (индекс времени — ИВ, индекс площади — ИП) за весь период мониторирования и отдельно за период дневной активности и время ночного сна. Исследование функции внешнего дыхания проводилось для диагностики и уточнения степени бронхиальной обструкции (по критериям ERS 1995), а также динамики бронхообструктивного синдрома на фоне терапии. Оно включало исследование форсированной жизненной емкости легких (ФЖЕЛ), объема форсированного выдоха за 1 сек (ОФВ1), их соотношение, анализ кривой поток-объем (максимальная объемная скорость — МОС 50, МОС 25).
Анкетирование пациентов (оценка респираторного домена) проводилось с использованием опросника госпиталя Св. Георгия во время каждого визита (см. ниже). Прирост суммарного балла свидетельствует об ухудшении состояния пациента, уменьшение — об улучшении течения ХОБЛ.
Эффективность препарата оценивали комплексно с учетом субъективного самочувствия пациента, выраженности антигипертензивного эффекта по данным СМАД и влиянию на показатели функции внешнего дыхания. Безопасность и переносимость препарата оценивали во время каждого визита.
Под наблюдением находились 20 больных АГ в сочетании с ХОБЛ (из них мужчин — 8 (40%), женщин в возрасте 40–75 лет — 12 (60%); средний возраст 62,8 ± 6,82 года. АГ II ст. была выявлена у 14 пациентов (70%), АГ III ст. — у 6 (30%). Средняя длительность АГ составила 11,33 ± 6,81 года, ХОБЛ — 14,22 ± 9,84 года. Бронхообструктивные нарушения легкой степени имели 14 больных (70%), средней степени тяжести — 4 пациента (20%), тяжелой степени — 2 пациента (10%).
Результаты исследования. Антигипертензивная эффективность Лизорила
До начала лечения среднесуточный уровень САД и ДАД составил по данным СМАД 145,47 ± 14,88 мм рт. ст. и 83,88 ± 6,99 мм рт. ст. соответственно (табл. 1).
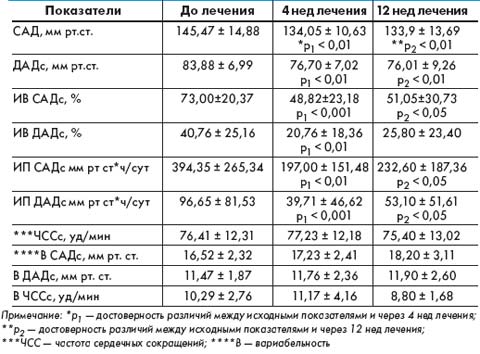
Через 4 нед приема Лизорила в суточной дозе 10 мг САД достоверно снизилось до 134,05 ± 10,63 мм рт. ст. (Δ — 7,8%; р < 0,01), ДАД — до 76,70 ± 7,02 мм рт. ст. (Δ — 8,6%; р < 0,01).
Через 12 нед непрерывной терапии Лизорилом отмечалось дальнейшее снижение показателей САД и ДАД по сравнению с исходными значениями: среднесуточное САД достоверно снизилось на 8,0% (р < 0,01); ДАД — на 9,4% (р < 0,01).
Показатели вариабельности САД в среднем превышали нормальные значения и составили 16,52 ± 2,32 мм рт. ст. Показатели вариабельности ДАД находились в нормальных пределах (11,47 ± 1,87 мм рт. ст.). Через 4 и 12 нед не было отмечено достоверного изменения этих показателей.
СМАД, проведенное до исследования, выявило значительное повышение показателей гипертонической нагрузки САД в течение суток, их составили для индекса времени (ИВ) 73,00 ± 20,37% и для индекса площади (ИП) 394,35 ± 265,34 мм рт ст*ч/сут. Показатели гипертонической нагрузки ДАД находились в пределах нормальных значений: ИВ ДАД — 40,76 ± 25,16%, ИП ДАД — 96,65 ± 81,53 мм рт ст*ч/сут. Терапия Лизорилом привела к достоверному снижению ИВ САД на 33,1% (р < 0,001), ИП САД — на 50% (р < 0,01), ИВ ДАД — на 49% (р < 0,01) и ИП ДАД — на 58,9% (р = 0,00024) соответственно.
Через 12 нед терапии Лизорилом достоверно уменьшились показатели гипертонической нагрузки по сравнению с исходными данными: ИВ САД — на 30,1% и ИВ ДАД — на 36,7%, ИП САД — на 41,1% и ДАД — на 45,1% в среднем за сутки.
Среднедневные САД и ДАД через 4 нед терапии снизились с 151,18 ± 13,25 мм рт. ст. и 86,00 ± 7,02 мм рт. ст. до 137,88 ± 10,48 мм рт. ст. (Δ — 8,8%; р < 0,001) и 80,58 ± 7,50 мм рт. ст. (Δ — 6,3%; р > 0,05) соответственно (табл. 2).
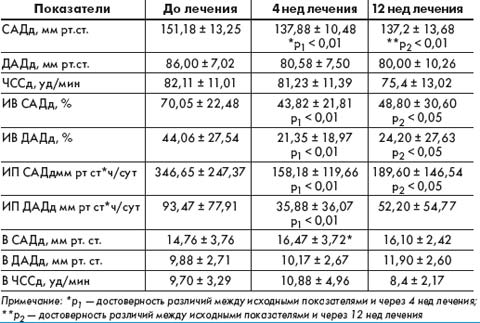
Через 12 нед терапии Лизорилом среднедневные показатели САД и ДАД достоверно снизились на 9,2% (р < 0,001) и 7% (р > 0,05) соответственно.
ИВ САД в дневные часы составил 70,05 ± 22,48%, ИВ ДАД — 44,06 ± 27,54%; ИП САД — 346,65 ± 247,37 мм рт ст*ч/сут. и ИП ДАД 93,47 ± 77,91 мм рт ст*ч/сут. В результате терапии показатели гипертонической нагрузки достоверно снизились: ИВ САД на 37,4% (р < 0,001), ИВ ДАД — на 51,5% (р < 0,001), ИП САД — на 54,4% (р < 0,01) и ИП ДАД — на 61,6% (р < 0,01).
На фоне непрерывной 12-недельной терапии было зафиксировано достоверное снижение показателей нагрузки давлением в дневные часы: ИВ САД — на 30,3% и ДАД — на 45,1%, ИП САД — на 45,3% и ДАД — на 44,1% по сравнению с исходными данными.
Средненочные показатели САД и ДАД в результате проведенной терапии достоверно снизились с 138,35 ± 14,53 мм рт. ст. и 77,00 ± 7,43 мм рт. ст. до 126,88 ± 14,13 мм рт. ст. (Δ% — 8,3; р < 0,01) и 69,05 ± 9,25 мм рт. ст. (Δ% — 10,3; р < 0,01) соответственно (табл. 3).
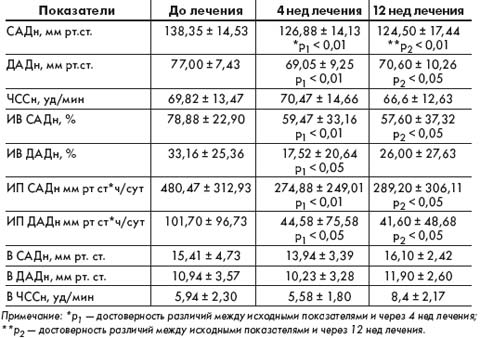
12-недельная терапия Лизорилом способствовала дальнейшему снижению средненочных показателей САД по сравнению с исходными данными — на 10% (р < 0,01). Средненочные показатели ДАД, которые исходно не превышали уровня нормальных значений, снизились на 8,3% (р < 0,05).
Лечение Лизорилом способствовало достоверному снижению средненочных показателей гипертонической нагрузки: ИВ САД на 24,6% (р < 0,01) и ИВ ДАД — на 47,2% (р < 0,05). Средненочные показатели ИП САД и ИП ДАД также достоверно снизились на 42,8% (р < 0,01) и 56,2% (р < 0,05).
Через 12 нед ИВ САД снизился на 27% (р < 0,05). ИВ ДАД статистически значимо не изменился, однако снизился по сравнению с исходными данными на 21%. Средненочные показатели ИП САД и ИП ДАД также достоверно снизились на 39,8% и 59,1% соответственно.
На фоне терапии Лизорилом отмечено улучшение суточного профиля АД. Через 4 нед лечения количество больных с недостаточным снижением САД в ночные часы снизилось на 15%, число пациентов с нормальным суточным профилем САД повысилось на 15%, доля лиц с суточным профилем ДАД по типу over-dipper увеличилась на 10%. Через 3 мес по сравнению с исходными данными количество больных с нормальными циркадианными ритмами САД увеличилось на 35%, ДАД — на 30%. Недостаточное снижение САД и ДАД в ночные часы (non-dipper) было зафиксировано лишь у 20% больных.
Показатели вариабельности АД имели незначительные колебания за весь период наблюдения с некоторой тенденцией к увеличению в ночные часы, что может быть обусловлено плохим качеством сна. Средние показатели ЧСС (за сутки, в дневные и ночные часы) на фоне проводимой терапии достоверно не изменялись.
Влияние Лизорила на функцию внешнего дыхания
Изучение состояния функции внешнего дыхания у больных АГ в сочетании с ХОБЛ показало, что в результате 4- и 12-недельной терапии Лизорилом не зафиксировано достоверного изменения дыхательных объемов (ФЖЕЛ, ОФВ1) и их соотношений (ОФВ1/ФЖЕЛ), а также скоростных показателей выдоха, характеризующих дистальную бронхиальную проходимость.
Переносимость Лизорила
Переносимость препарата расценена как хорошая у 18 больных (90%). У одной пациентки переносимость расценена как удовлетворительная, что было связано с появлением головной боли на фоне гипотонии (АД = 110/70–100/60 мм рт. ст.) в первые 4 недели терапии. В данном случае отмены препарата не потребовалось, проводилась титрование дозы Лизорила, начиная с суточной дозы 2,5 мг с постепенным ее повышением до 10 мг/сут. Только у одной пациентки переносимость была неудовлетворительной, что связано с появлением першения в горле и сухого кашля к концу 4 нед лечения, что потребовало отмены препарата. Следует отметить, что показатели ФВД при этом не ухудшились по сравнению с исходными данными.
Оценка эффективности
Результаты проведенного исследования ингибитора АПФ Лизорила (лизиноприла), показали, что эффективность препарата в средней суточной дозе 10 мг является отличной у 9 (45%) больных, хорошей — у 4 (20%), удовлетворительной — у 2 (10%), неудовлетворительной — у 5 (25%). При повышении суточной дозы препарата до 20 мг количество лиц, достигших целевых уровней АД, увеличилось на 1 человека (5%) и в целом составило 10 больных (50%). Снижение АД на 20% и более от исходных значений (хорошая эффективность) было зафиксировано через 12 нед применения Лизорила у 5 больных (25%). Таким образом, суммарная антигипертензивная эффективность составила 75%.
У 4 больных (20%) эффективность расценена как неудовлетворительная. Из них у 2 человек отмечено отсутствие снижения АД по данным СМАД. У 2 пациентов, страдающих ХОБЛ тяжелого течения, наблюдалось нарастание выраженности бронхообструктивного синдрома. В группе с низкой эффективностью монотерапии преобладали больные с более длительным анамнезом АГ и выраженным ожирением.
Заключение
Антигипертензивная эффективность Лизорила при монотерапии больных АГ в сочетании с ХОБЛ составила через 4 нед и 12 нед терапии 65% и 75% соответственно. Полученные нами результаты совпадают с данными других авторов. Полученные нами результаты согласуются с ранее полученными данными (Л. И. Ольбинская и соавт.), согласно которым достаточное снижение АД наблюдалось у 64,7% больных АГ с сопутствующими бронхолегочными заболеваниями при 12-недельной терапии лизиноприлом (Диротоном) [8]. Задионченко В. С. с соавт. в своей работе показал, что эффективность 12-недельной терапии лизиноприлом (Диротоном) больных АГ несколько выше и достигает 80% [6].СМАД позволило более точно оценить влияние Лизорила на показатели АД и ЧСС в течение суток, в том числе и во время сна, у больных АГ в сочетании с ХОБЛ. При длительной непрерывной терапии наблюдалось достоверное снижение среднесуточного АД и показателей гипертонической нагрузки. Снижение показателей гипертонической нагрузки свидетельствует о том, что данный препарат играет важную роль в предупреждении поражения органов-мишеней. Сопоставление результатов, полученных при СМАД, через 4 и 12 нед терапии позволяет сделать вывод о том, что при 12-недельном применении Лизорила не наблюдается развития толерантности к препарату и снижения его антигипертензивной эффективности. Важным является то, что на фоне терапии Лизорилом увеличилось число лиц с нормальным суточным профилем АД, значительно снизилось количество больных с профилем АД типа non-dipper. Ни у одного больного не отмечалось чрезмерного снижения САД или ДАД в ночные часы через 12 нед лечения.
Для больных АГ в сочетании с ХОБЛ важным является и факт отсутствия негативного влияния антигипертензивных средств на показатели ФВД. При приеме Лизорила отмечено появление сухого кашля у одной больной, причем при исследовании ФВД ухудшения показателей отмечено не было, что свидетельствует об отсутствии негативного влияния препарата на проходимость бронхов. Кашель у данной больной скорее всего можно объяснить увеличением содержания брадикинина, вызывающего усиление кашлевого рефлекса и стимуляцию легочных рецепторов раздражения (немиелинизированные С-волокна под эпителием бронхов). Таким образом, полученные результаты продемонстрировали хорошую эффективность и безопасность монотерапии Лизорилом больных артериальной гипертонией в сочетании с ХОБЛ, которая обусловлена его достоверным антигипертензивным эффектом с положительным влиянием на суточный профиль артериального давления, отсутствием негативного влияния на показатели легочной функции, а также улучшением субъективного самочувствия пациентов.
По вопросам литературы обращайтесь в редакцию.
Л. И. Ольбинская , доктор медицинских наук, профессор, академик РАМН
Т. Е. Морозова, доктор медицинских наук, профессор
А. А. Белов, кандидат медицинских наук
А. О. Юсупова, кандидат медицинских наук
ММА им. И. М. Сеченова Росздрава, Москва
Купить номер с этой статьей в pdf









