Для того чтобы хорошо оценить новое, необходимо, прежде всего, понять и оценить старое. И. П. Павлов
В эпоху глобализации медицинских знаний и беспрецедентного развития антибактериальной фармакотерапии пневмония остается важнейшим социально-значимым инфекционным заболеванием городского населения всех возрастов и профессий.
Пневмония — острое инфекционное заболевание, основным общепатологическим признаком которого является воспаление дистальных отделов дыхательных путей, интерстиция и микроциркуляторного русла, вызванное бактериями, вирусами, грибами и простейшими.
Клинико-морфологические проявления пневмонии зависят от возбудителя, иммунного статуса организма, морфологических особенностей воспалительной реакции и объема поражения легочной ткани. При этом наблюдается полнокровие капилляров, возникает повреждение эндотелия, что приводит к повышению проницаемости сосудистой стенки, быстрому накоплению в альвеолах эритроцитов, нейтрофилов, фибрина. В некоторых случаях возникает некроз ткани с формированием абсцесса, отграничиваемого грануляционной тканью и макрофагами. Среди пневмоний выделяют долевые, бронхопневмонии и интерстициальные.
В соответствии с рабочей классификацией принято выделять следующие виды пневмонии:
-
внебольничная (приобретенная вне лечебного учреждения) пневмония (синонимы: домашняя, амбулаторная);
-
нозокомиальная (приобретенная в лечебном учреждении) пневмония (синонимы: госпитальная, внутрибольничная);
-
аспирационная пневмония;
-
пневмония у лиц с тяжелыми дефектами иммунитета (врожденный иммунодефицит, ВИЧ-инфекция, ятрогенная иммуносупрессия).
Внебольничная пневмония (ВП) относится к наиболее распространенным острым инфекционным заболеваниям городского населения. По данным научных исследований, общее число ежегодно болеющих ВП в России превышает 1 500 000 человек. Между тем, согласно официальным статистическим данным, число новых случаев всех заболеваний органов дыхания, например, в 2004 году составило всего 41 946 человек или 294,0/1000 чел взрослого населения России (Федеральная служба государственной статистики России — Росстат). Такое несоответствие данных является результатом принятого в России статистического учета только тех случаев ВП, которые стали основным заболеванием — причиной обращения за медицинской помощью или причиной летального исхода, то есть преимущественно случаев ВП у молодых больных, с неотягощенным коморбидным фоном. Так, например, по данным ЦНИИ организации и информатизации здравоохранения МЗ РФ, в 1999 году среди лиц в возрасте 18 лет было зарегистрировано 440 049 (3,9%) случаев ВП. В 2000–2003 годах заболеваемость ВП у военнослужащих срочной службы превышала 40% (отчеты медицинской службы МО РФ). Между тем во взрослой популяции частота ВП оказывается наибольшей именно у лиц пожилого и старческого возраста и составляет 22–51% против 5–12% у молодых (L. Smeeth et al.).
Клинические критерии диагноза пневмонии (Российские национальные рекомендации)
Очаговая инфильтрация легочной ткани и, по крайней мере, два из ниже перечисленных симптомов:
-
острое лихорадочное начало заболевания (Т>38,0 °С);
-
кашель с мокротой;
-
физикальные признаки (фокус крепитации и/или мелкопузырчатых хрипов, жесткого или бронхиального дыхания, укорочение перкуторного звука);
-
лейкоцитоз (>10×109/л) и/или палочкоядерный (>10%) сдвиг лейкоцитарной формулы.
Заболеваемость и смертность от внебольничной пневмонии варьируют в различных популяциях и зависят от целого ряда факторов, ухудшающих прогноз. Общая летальность при ВП, по данным литературы, варьирует в пределах 5–7%. У лиц молодого и среднего возраста без сопутствующих заболеваний летальность при ВП оказывается не более 1–3%. Летальность у госпитализированных пациентов составляет 8–14%. В старших возрастных группах, у пациентов с сопутствующими заболеваниями (хроническая обструктивная болезнь легких, злокачественные новообразования, алкоголизм, сахарный диабет, заболевания почек и печени, сердечно-сосудистые заболевания), а также при тяжелой ВП (мультилобарная инфильтрация, вторичная бактериемия, тахипноэ > 30/мин, гипотензия, острая почечная недостаточность) летальность достигает 15–30%. В мегаполисах России пневмония является причиной 10% летальных исходов. В Москве смертность от пневмонии составляет около 20/100 тыс. взрослого населения или около 1,7% всех летальных исходов (Мосгорстат, 2004).
Критерии диагностики тяжелой пневмонии (Российские национальные рекомендации)
Малые критерии:
-
ЧДД > 30 в 1 мин;
-
РаО2/FiО2 < 250;
-
САД < 90 мм рт. ст.;
-
ДАД < 60 мм рт. ст.;
-
мультилобарное поражение.
Большие критерии:
-
выраженная дыхательная недостаточность и потребность в ИВЛ;
-
увеличение инфильтрации > 50% от исходной;
-
септический шок;
-
острая почечная недостаточность.
Предикторы неблагоприятного прогноза пневмонии
-
фоновые и сопутствующие заболевания: ХОБЛ, бронхоэктазы, злокачественные новообразования, сахарный диабет, хроническая почечная недостаточность, застойная сердечная недостаточность, хронические заболевания печени, алиментарное истощение, цереброваскулярные заболевания, состояние после спленэктомии;
-
госпитализация в течение предшествующего года;
-
нарушение глотания;
-
нарушение высших нервных функций;
-
алкоголизм;
-
беременность и лактация;
-
возраст старше 65 лет.
Летальная пневмония в большинстве случаев является смертельным осложнением и очень часто не диагностируется при жизни больного. В случаях смерти вне стационара частота расхождения диагноза при пневмонии достигает 67%.(рис 1).
 |
|
Рис 1. Эпидемиология летальной пневмании в Москве. |
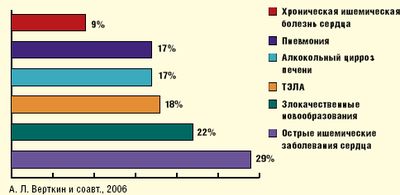
Согласно собственным данным, пневмония является причиной летального исхода около 17% больных в группе терапевтических нозологий.(рис 2)
 |
|
Рисунок 2. Основные заболевания и смертельне осложнения - причины летального исхода в терапевтическом стационаре СМП. |
Из 173 (16,8%) случаев в 54% летальная пневмония имела место у женщин, средний возраст которых превышал 70 лет. При аутопсии в 58% случаев летальная пневмония была расценена как смертельное осложнение, 15% — как основное заболевание— причина летального исхода, а в 27% случаев была верифицирована инфарктная пневмония.
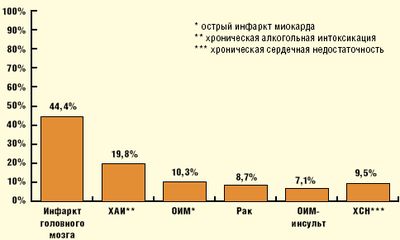
У 42% умерших от пневмонии диагноз основного заболевания (основное+ фоновое заболевания) после аутопсии включал более 3, в 25% — более 4, в 10% — более 5 нозологий. Более чем в половине случаев пневмония оказалась смертельным осложнением заболеваний сердца и сосудов, а почти в 20% случаев развилась на фоне хронической алкогольной интоксикации.(рис 3)
 |
|
Рисунок 3. Частота выявления пневмании у умерших от разных заболеваний. |
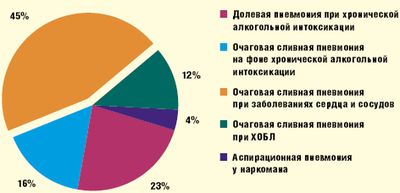
Согласно клиническим данным, с хронической алкогольной интоксикацией, острым отравлением этанолом и алкогольным синдромом отмены были тесно связаны около 39% случаев летальной пневмонии, причем в 23% случаев пневмония была долевой 9. (рис 4, 5)
 |
|
Рисунок 4. Клинико-морфологические формы летальной пневмонии в многопрофильном стационаре. |
 |
|
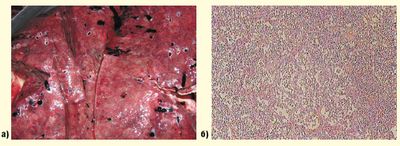
Рисунок 5. а)Двухсторонняя крупозия нижнедолевая пневмония б) окраска гематокселином и зозизном, х 200 |
Возраст больных, умерших от пневмонии на фоне ХАИ, составил 45,8 ± 9 лет (М±SD), и большинство пациентов были мужчины. Все больные были госпитализированы по каналу СМП на 4–9 сутки от начала заболевания, и почти у половины появлению симптомов ВП предшествовало прекращение запоя. Печально, что хроническое злоупотребление алкоголем как предиктор неблагоприятного прогноза ВП не было отмечено ни у одного пациента. В процессе лечения в 22% случаях долевой пневмонии развился плеврит, а в 33% всех случаев— ранняя деструкция ткани легкого. На этапе госпитализации состояние всех больных было расценено как тяжелое, и они были госпитализированы в ОИТ. Стандартный режим антибактериальной терапии включал: ципрофлоксацин+ цефотаксим + метронидазол в/в.
В 57% случаев летальная пневмония была верифицирована как осложнение сердечно-сосудистых заболеваний (ССЗ) или хронической обструктивной болезни легких (ХОБЛ), которая также была основной составляющей полипатии и как основное заболевание конкурировала с цереброваскулярной болезнью и хроническими формами ИБС. Средний возраст больных с ССЗ составил 76,2±5 лет. Более 50% больных были госпитализированы более чем через 7 дней от начала ВП, но в направительном диагнозе ВП была указана только в 11% случаев. В сопроводительных документах полностью отсутствовала информация о догоспитальном антибактериальном лечении. Между тем более 70% больных принимали антибактериальные препараты более 2 раз в течение последнего года амбулаторно и каждый раз — во время стационарного лечения в связи с обострением ССЗ или ХОБЛ, а прививки от гриппа в прошедшем году получили только 3 больных с ХОБЛ и 2 больных с ССЗ.
На этапе госпитализации только у 27% больных имела место характерная клиническая картина ВП. В остальных случаях тяжесть состояния была обусловлена декомпенсацией основного заболевания: CCЗ или ХОБЛ или отражала интоксикацию различной степени тяжести. Таким образом, изначально в подавляющем большинстве случаев ВП на фоне ССЗ либо не диагностирована, либо не была квалифицирована как тяжелая, что и нашло отражение в режиме антибактериальной терапии. При состоянии больных средней тяжести больные с ВП в большинстве случаев получали монотерапию: ампициллин или цефазолин или цефотаксим в/м или ципрофлоксацин внутрь. При оценке состояния больного как тяжелое больной получал комбинированное антибактериальное лечение: ципрофлоксацин + цефоперазон или ципрофлоксацин + метронидазол в/в.
Оказание медицинской помощи в соответствии с современными рекомендациями по диагностике и лечению в значительной степени нивелирует влияние факторов негативного прогноза и улучшает исходы внебольничной пневмонии. Основой современного алгоритма лечения ВП являются три этапа:
-
Формирование диагностической гипотезы и оценка тяжести ВП.
-
Оценка прогноза и показаний к госпитализации.
-
Как можно более раннее начало соответствующей эмпирической антибактериальной терапии.
Согласно консенсусу клинических рекомендаций, выполнение 2 и 3 задач сегодня безусловно базируется на стратификации больных с ВП на основании такого важнейшего критерия, как предполагаемый возбудитель (табл. 1, стр. 48).
Отнесение больного к одной из указанных групп является основанием выбора эмпирической антибактериальной терапии (табл. 2–4, стр. 48). Таким образом, средне-тяжелый кардиологический больной в условиях стационара, обладающий высоким риском раннеприобретенной нозокомиальной инфекции, должен получать терапию респираторными фторхинолонами (мокси- или левофлоксацин), в/в или комбинацией бета-лактам + макролид, в/в в режиме ступенчатой терапии (IDSA/ATS Guidelines for CAP in Adults. CID. 2007).
К сожалению, на практике доступность клинических рекомендаций и стандартизация подходов к диагностике и лечению не всегда приводят к улучшению исходов ВП. По нашим данным, важнейшим дефектами медицинской помощи являются трудности в диагностике и оценке тяжести и выявлении факторов негативного прогноза при ВП у пациентов с хроническими заболеваниями органов кровообращения. В большинстве случаев эти диагностические проблемы являются результатом неправильной трактовки клинических и эпидемиологических данных и приводят к позднему началу и неверному выбору эмпирической антибактериальной терапии. Еще одним не менее важным фактором, влияющим на исход ВП у пожилых и отягощенных полиорганной недостаточностью больных, является оценка анамнеза предшествовавшей антибактериальной терапии и уровня резистентности возбудителя к проводимому лечению. Понятно, что эта задача требует более углубленного и детального рассмотрения и только в клинических условиях.
По вопросам литературы обращайтесь в редакцию
Е. И. Вовк, кандидат медицинских наук, доцент,А. Л. Верткин, доктор медицинских наук, профессор, МГМСУ, Москва
Купить номер с этой статьей в pdf









