Благодаря современной полихимиотерапии (ПХТ), возможность излечения от гемобластозов (ГБ) сегодня считается доказанной. В настоящее время при лимфогранулематозе частота достижения полных ремиссий превышает 90%, а при остром лейкозе составляет 60—70% [2, 8]. Однако негативной стороной полихимиотерапии является то, что большинство цитостатиков обладает низкой селективностью действия, чем и обусловлено возникновение побочных эффектов [1, 2, 5, 23, 27]. Побочное действие противоопухолевых препаратов представляет собой серьезное ограничение, когда речь идет о достижении максимального лечебного действия у большинства цитостатиков. В полной мере это утверждение относится и к гепатотоксичности, которая приводит к печеночной недостаточности (ПН). Клинические наблюдения показывают, что гепатоэнцефалопатия — весьма распространенное осложнение течения ПН, а при ее выраженных формах — просто неизбежное. Ухудшение состояния онкогематологического больного с печеночной недостаточностью может объясняется рядом причин.
Известно, что основным органом, метаболизирующим большинство цитостатиков, является печень [24, 30]. Поэтому, когда сам опухолевый процесс негативно влияет на ее функциональное состояние, введение противоопухолевых препаратов может оказать кумулятивное токсическое действие [17, 27, 28, 35]. Поскольку выведение вредных для печени веществ в этих условиях представляется достаточно проблематичным, остается необходимость стимуляции печеночного метаболизма. Показано, что развитие опухолевого процесса в организме сопровождается нарушением всех видов метаболизма [9]. Одной из основных причин структурно-функциональных нарушений гепатоцитов при гемобластозах является синдром эндотоксикоза, развивающийся в результате опухолевой интоксикации, присоединяющихся бактериальных и вирусных инфекций, а также массивного лизиса опухолевой ткани в ответ на введение противоопухолевых препаратов [3, 10, 18, 21, 25, 27]. Следует отметить, что цитостатики могут во много раз усиливать чувствительность к эндотоксину [5].
Важное место в развитии поражения клеточных мембран принадлежит активации процессов свободного перекисного окисления липидов (СПОЛ), снижению антиоксидантной защиты и повышению активности лизосомальных ферментов [4, 9, 10].
При печеночной недостаточности все функции печени в той или иной степени оказываются угнетенными, но, как показывают клинические наблюдения, самое серьезное — это нарушение ее детоксикационной способности [3, 9, 22]. Это имеет большое значение для переносимости ПХТ [15]. Центральным участком собственной системы детоксикации является цитохром Р450, с помощью которого осуществляется окисление большого числа лекарственных соединений, в том числе и цитостатиков [30, 37]. Система цитохрома Р450 представлена семейством гемопротеинов, которые расположены в эндоплазматической сети гепатоцитов. В настоящее время идентифицированы как минимум 55 изоферментов системы Р450, каждый из которых кодируется отдельным геном. Превращение лекарств в печени у человека обеспечивают цитохромы, относящиеся к трем семействам: Р450 I, II, III. Каждый цитохром способен метаболизировать несколько лекарств.
Значительная роль в развитии патологических изменений печени принадлежит также вирусной инфекции, высокий риск развития которой обусловлен частыми переливаниями компонентов крови [25]. Наличие вирусной инфекции может существенно затруднять проведение ПХТ и приводит к развитию тяжелых осложнений, вплоть до летального исхода [11, 25, 27]. Частота встречаемости вирусных гепатитов В и С до начала лечения гемобластоза составляет 5,9%, в период ремиссии, после проведения ПХТ — 18,5%, а в отдаленном периоде лечения — 72%, причем в 38% случаев для последней группы пациентов — в фазе репликации вируса [7].
Своевременное распознавание и устранение провоцирующих факторов печеночно-клеточной недостаточности уменьшают риск развития печеночной энцефалопатии (ПЭ) и имеют большое терапевтическое значение [13]. ПЭ определяется в качестве потенциально обратимого нарушения функции головного мозга, возникающего как у больных с хроническими заболеваниями печени, так и у пациентов с фульминантным острым гепатитом. Имеются многочисленные гипотезы, объясняющие патогенез печеночной энцефалопатии. Так, в числе факторов, способствующих ее развитию, называют:
- эндогенные нейротоксины (аммиак, жирные кислоты, фенол, меркаптан);
- «неправильные нейротрансмиттеры» (октопамин);
- изменение нормальных «нейротрансмиттеров» и их рецепторов (GABA, серотонин).
Повышенная чувствительность рецепторов GABA-бензодиазепина
Аммониегенная теория возникновения ПЭ в настоящее время может считаться наиболее обоснованной [6]. Диагноз ПЭ устанавливают на основании клинических симптомов и клинико-лабораторных нарушений функции печени. Степень выраженности нейропсихических симптомов ПЭ колеблется от I — легкая, до IV — глубокая кома. Эти симптомы определяются клинически и включают изменения сознания, интеллекта, поведения и нейромышечные нарушения.
Необходимо подчеркнуть особую важность своевременного распознавания и лечения латентной печеночной энцефалопатии (ЛПЭ). Клиническая значимость ЛПЭ объясняется двумя причинами. Во-первых, ЛПЭ может представлять собой стадию, которая является предвестником последующего развития клинически выраженной печеночной энцефалопатии [2]. Во-вторых, психомоторные нарушения, развивающиеся при ЛПЭ, оказывают отрицательное влияние на качество жизни пациентов [16, 26, 31, 33]. Согласно результатам последних исследований, распространенность ЛПЭ варьирует от 30 до 84% [22, 32, 38].
Метаболические функции печени в конечном итоге чрезвычайно сложны, и медикаментозное лечение с применением только одного лекарственного препарата не представляется возможным. Поэтому разработка и внедрение методов коррекции нарушений гомеостаза у пациентов с печеночной недостаточностью представляют важную медико-социальную проблему онкогематологии, решение которой позволит не только улучшить переносимость ПХТ, но и повысить качество жизни пациентов в период лечения и реабилитации.
Лечение ПЭ осуществляется по ступенчатой схеме:
- установление и устранение факторов, способствующих развитию печеночной энцефалопатии;
- диетические мероприятия;
- медикаментозная терапия.
Кроме того, проводят общие мероприятия, к которым относится назначение постельного режима, что способствует уменьшению образования аммиака в мышцах.
Диетические мероприятия у больных с ПЭ направлены, с одной стороны, на ограничение поступления с пищей белка с целью уменьшения образования аммиака в толстой кишке и снизить степень выраженности гипераммониемии, а с другой — на обеспечение достаточной калорийности пищи — не менее 1500 ккал/день, что приводит к снижению интенсивности процессов катаболизма и соответственно к снижению выраженности гипераммониемии.
В зависимости от направленности специфической медикаментозной терапии, проводимой при ПЭ, все применяемые лекарственные средства можно разделить на несколько групп.
- Препараты, уменьшающие образование и абсорбцию аммиака и других токсинов, образующихся в толстой кишке:
- лактулоза (дюфалак) - 10-30 мл три раза в сутки или лактитол 0,3-0,5 г/кг в сутки. Дозу подбирают индивидуально. Оптимальной считают дозу, при назначении которой достигается мягкий стул два-три раза в сутки [14].
- антибиотики (рифаксимин, ципрофлоксацин, метронидазол). Эффективность антибиотиков и лактулозы практически одинакова. Кроме того, антибиотики быстрее купируют симптомы ПЭ и переносятся лучше лактулозы. Существенным недостатком лечения антибиотиками является ограниченная продолжительность их применения (пять-семь дней) [14].
- Препараты, уменьшающие образование аммиака в печени (см. таблицу).
Гранулят растворяют в 200 мл жидкости и принимают после еды. Концентрат для инфузионного введения растворяют в 500 мл инфузионного раствора.
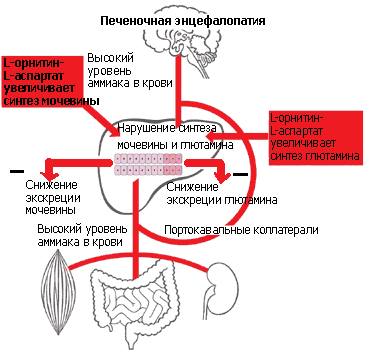
Установлены несколько механизмов гипоаммониемического действия ОА (см. рисунок 1): орнитин стимулирует в перипортальных гепатоцитах карбамилфосфатсинтетазу — основной фермент синтеза мочевины; аспартат — в перивенозных гепатоцитах, мышцах и головном мозге глутаминсинтетазу; орнитин и аспартат сами являются субстратами цикла синтеза мочевины [12, 24, 29, 34, 36].
- Препараты, связывающие аммиак в крови (натрия бензоат и натрия фенилацетат). Эти препараты связывают аммиак с образованием гиппуровой кислоты. Другим механизмом действия, по-видимому, является активирование ими обмена глутамат/бензоат в перивенозных гепатоцитах.
- Препараты, действие которых направлено на уменьшение тормозных процессов в ЦНС. К этой группе относится антагонист бензодиазепиновых рецепторов флумазенил [19].
В отделении химиотерапии гемобластозов РОНЦ им. Н. Н. Блохина РАМН в схемы интенсивной терапии при печеночно-клеточной недостаточности, развившейся при полихимиотерапии, были включены препараты, направленные на улучшение метаболических процессов в печени; в частности, целью настоящей работы явилось изучение эффективности действия препарата гепа-мерц при лечении больных гемобластозами с печеночной недостаточностью.
Группу обследуемых составили 24 больных гемобластозами с печеночно-клеточной недостаточностью. Лечение печеночной недостаточности включало диетические мероприятия и медикаментозную терапию. Препарат гепа-мерц назначался в дозе 10—20 г в сутки внутривенно, капельно, в течение 8—14 дней (в дни кондиционирования и в период после химиотерапии). Гепа-мерц применялся по следующей схеме.
При ПЭ первой и второй стадий: первый этап — семь внутривенных вливаний по 20 г в день; второй этап — семь внутривенных вливаний по 10 г в день.
При ПЭ третьей стадии — 14 внутривенных вливаний по 20 г в день.
При ЛПЭ — семь внутривенных вливаний по 10 г в день.
Проводился мониторинг уровня трансаминаз, ГГТП, ЩФ, содержания билирубина в сыворотке крови. Детоксикационная способность печени оценивалась по содержанию глутатиона (Г) и активности глутатион-S-трансферазы (ГТ) в эритроцитах. Для объективизации психоневрологических изменений ПЭ применялся тест связи чисел.
В результате проведенных исследований, у 75% больных определена клинически выраженная ПЭ (I—III ст.), у 25% по выполнению теста связи чисел (>30 с.) — латентная ПЭ (ЛПЭ). Выявлена прямая корреляционная зависимость между степенью тяжести проявлений печеночной недостаточности и глубиной нарушений системы глутатиона (снижением содержания Г и возрастанием активности ГТ).
Эффективность лечения зависела от исходной степени тяжести ПЭ. Нормализация показателей психометрических тестов отмечена у 50% больных. У остальных пациентов время выполнения психометрических тестов сократилось на 50—80% по сравнению с исходными параметрами.
Клиническое состояние начинало улучшаться к 8-14-му дню лечения и характеризовалось: нормализацией ритма сна или значительным уменьшением дневной сонливости, улучшением памяти, общего самочувствия, уменьшением астенического синдрома. Одновременно отмечалась тенденция к снижению биохимических показателей, характеризующих синдром холестаза и цитолиза (положительная динамика показателей АЛТ, АСТ, ЩФ, ГГТП, билирубина и протромбинового времени).
Коррекция состояния печени позволила провести у всех больных запланированное противоопухолевое лекарственное лечение. По завершении курса химиотерапии ни у одного пациента не было отмечено ухудшения функции печени.
Полученные результаты свидетельствуют о том, что препарат гепа-мерц обладает высокой лечебной эффективностью и может быть использован у онкогематологических больных с печеночной недостаточностью при проведении цитостатической терапии. Побочные эффекты развиваются редко и не приводят к необходимости отмены препарата. Эффективность лечения ПЭ зависит от исходной степени тяжести заболевания. Больным с хронической печеночной недостаточностью в период клинико-гематологической ремиссии необходимо принимать курсовые дозы ОА (9–18 г/сут) для профилактики латентных и субклинических стадий ПЭ.
По вопросам литературы обращайтесь в редакцию
В. Б. Ларионова, доктор медицинских наук, профессор
О. А. Коломейцев
ГУ РОНЦ им. Н. Н. Блохина РАМН, г. Москва, Россия
Таблица. Схема применения гепа-мерц (L-орнитин- L-аспартат) (ОА)
| Гранулят | Концентрат для инфузий |
| Хронические гепатиты различного генеза (в том числе вирусные, алкогольные, токсические), жировая дистрофия | Хронические гепатиты различного генеза (в том числе вирусные, алкогольные, токсические), жировая дистрофия |
| При выраженной симптоматике: три раза по два пакетика гранулята в день | При выраженной неврологической симптоматике ("высокая" дозировка): до четыре ампулы в день |
| При средневыраженных симптомах: два-три раза по одному пакетику гранулята в день | Цирроз печени с выраженной симптоматикой печеночной энцефалопатии: три раза по одному-двум пакетикам гранулята в день, в зависимости от тяжести. Цирроз печени со средневыраженной симптоматикой: одна-четыре ампулы в день. Цирроз печени с выраженной симптоматикой печеночной энцефалопатии с расстройствами сознания (прекома) или коматозное состояние: до восьми ампул в день |